Рпк что это такое в медицине расшифровка
Рпк что это такое в медицине расшифровка
а) Терминология:
1. Сокращения:
• Каротидно-кавернозная фистула (ККФ)
2. Синонимы:
• Прямая ККФ, ККФ с высоким кровотоком 3. Определения:
• Разрыв/рассечение кавернозного отдела внутренней сонной артерии (ВСА) с формированием единичного отверстия с артериовенозным шунтированием крови в кавернозный синус (КС)
1. Общие характеристики:
• Лучший диагностический критерий:
о Проптоз, дилатация верхней глазной вены (ВГВ) и КС, увеличение размеров глазодвигательных мышц (ГДМ)
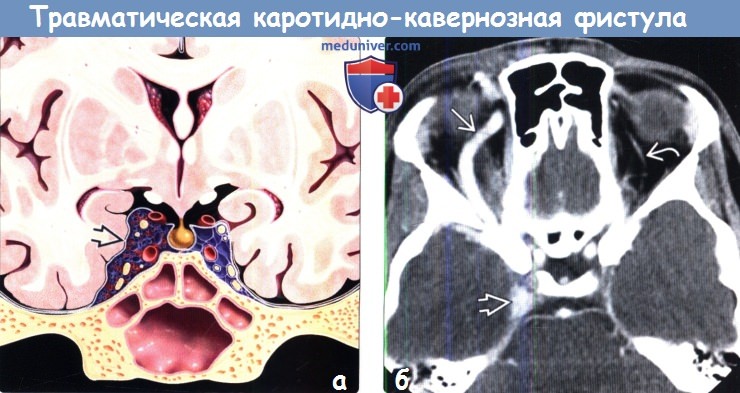
(б) Бесконтрастная КТ, аксиальный срез: определяются классические признаки ККФ. Отмечается расширение правого пещеристого синуса, а также ипсилатеральной верхней глазной вены, диаметр которой более, чем в 4 раза превышает диаметр левой верхней глазной вены.
3. МРТ при травматической каротидно-каверной фистуле:
• Т1-ВИ с контрастированием:
о Признаки аналогичны КТ с контрастированием
• МР-ангиография:
о ↑ сигнала от кровотока в КС и ВГВ:
о Потеря сигнала во ВСА вследствие турбулентного кровотока
4. УЗИ:
• Доплеровское исследование: инверсия кровотока в дилатирован-ных ВГВ (по направлению от интра- к экстракраниальным отделам)
5. Ангиография при травматической каротидно-каверной фистуле:
• Традиционная:
о Раннее заполнение контрастом КС + путей оттока, включая:
— Ретроградное заполнение контрастом ВГВ, угловых + лицевых вен
— Контралатеральный КС
— Каменистые синусы → внутреннюю яремную вену(ы)
о Снижение или отсутствие антеградного кровотока во ВСА за пределами фистулы, зависит от размера дефекта ВСА
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о ЦСА является окончательным методом исследования
о КТ/КТ-ангиография могут помочь в постановке предположительного диагноза; для его подтверждения и последующего лечения необходима ЦСА
• Советы по протоколу исследования:
о ЦСА: при съемке используйте метод увеличения и высокую частоту кадров для визуализации точной локализации шунта
о КТ-ангиография: тонкосрезовое сканирование с многоплоскостной реформацией
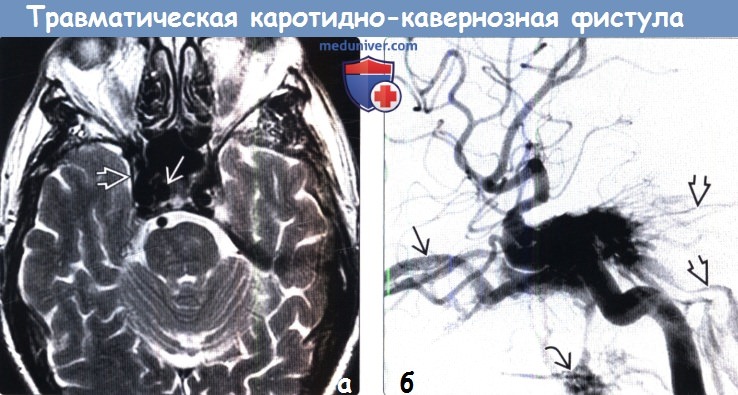
(б) ЦСА, боковая проекция: у пациента с ККФ в артериальную фазу определяется контрастирование пещеристого синуса. Также контрастированы множественные венозные пути оттока крови из пещеристого синуса, включая верхние глазные вены, верхний и нижний каменистые синусы, крыловидное и глоточное венозные сплетения.
в) Дифференциальная диагностика:
1. Непрямая ККФ:
• Также именуется ККФ с низким кровотоком, дуральная артериовенозная фистула (дАВФ) КС
2. Увеличение размеров ГДМ:
• Офтальмопатия Грейвса
• Воспалительная псевдоопухоль, новообразование
в) Патология. Общие характеристики травматической каротидно-каверной фистулы:
• Этиология:
о Перелом костей основания черепа с повреждением ВСА костным отломком
о Повреждение стенки сосуда от растяжения в участке между неподвижными точками рваного отверстия и переднего наклоненного отростка клиновидной кости
• Ассоциированные аномалии:
о Артериализация кровотока в КС с венозным рефлюксом
— Верхние/нижние глазные вены → проптоз, хемоз, ↑ внутриглазного давления → ↓ перфузионного давления в сосудах сетчатки глаза → слепота
— Корковые вены → повышенный риск САК
о Снижение антеградного кровотока во ВСА за пределами ККФ → полушарная ишемия
г) Клиническая картина травматической каротидно-каверной фистулы:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Манифестация возможна в течение нескольких дней или недель после травмы
о Шум при аускультации, пульсирующий экзофтальм, орбитальный отек/эритема, ↓ зрения, глаукома, головная боль
о Полушарная ишемия при ↓ кровотока во ВСА за пределами ККФ
о Тяжелая/быстрая потеря зрения, САК → неотложное состояние
о Очаговый неврологический дефицит → III-VI черепные нервы
2. Течение и прогноз:
• Варианты эндоваскулярного вмешательства включают:
о Трансартериально-трансфистулярная эмболизация съемным баллоном
о Трансвенозная эмболизация
о Pipeline стентирование в области разрыва ВСА
о Coil-эмболизация ВСА или ее эмболизация съемными баллонами (при переносимости пациентом отсутствия антеградного кровотока за пределами фистулы или положительным тестом эмболизации съемным баллоном)
д) Диагностическая памятика:
1. Советы по интерпретации изображений:
• Дилатация ВГВ и КС, проптоз, отек внутриглазничной жировой клетчатки
2. Советы по отчетности:
• КТ/МРТ могут помочь в постановке предположительного диагноза; для постановки окончательного диагноза и последующего лечения необходима ЦСА
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 11.3.2019
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
Медицинские интернет-конференции
Языки
Радионуклидные методы исследования почек
Лазарева Е.Н., Чехонацкая М.Л.
Резюме
Ключевые слова
Обзор
Основным методом в оценке функции почек занимает радиоизотопная диагностика. Она позволяет обнаружить нарушения функции почек уже в начальных стадиях заболевания, когда другие методы ещё малоинформативны. Клиницистов, в первую очередь, привлекают физиологичность методов радионуклидной индикации, его относительная несложность, высокая воспроизводимость и необременительность для пациента, а также возможность использования их в процессе мониторингового наблюдения. Важным является и то обстоятельство, что радионуклидные соединения можно использовать у больных с повышенной чувствительностью к рентгеноконтрастным веществам [0].
Основными показаниями к проведению радионуклидного обследования мочевыводящей системы (МВС) являются [14]:
Радионуклидные методы исследования почек включают в себя [13]:
Радионуклидная ренография
Этот метод является наиболее ранним среди радиоизотопных методов исследования функции почек. Впервые радионуклидная ренография была произведена пациенту в 1954 году. С тех пор метод претерпел некоторые изменения, но до сих пор используется особенно широко в педиатрии, что связано с его низкой инвазивностью и простотой применения. Специальной подготовки пациента не требуется. Детекторы для почек устанавливаются по центру проекции каждой почки согласно их анатомическому расположению. Третий датчик располагается над областью сердца; при наличии четвертого датчика он устанавливается в проекции мочевого пузыря. В качестве РФП для проведения ренографии много лет использовали меченный 131 I гиппуран [18].
В результате исследования получают кривые «активность-время» с области почек (собственно, ренограммы) и сердца. На ренографической кривой условно выделяют 3 сегмента [15]:
При визуальной оценке ренограмм, в первую очередь, учитываются их форма и симметричность. В норме ренографические кривые симметричны, характеризуются достаточно острым пиком и имеют все три сегмента.
Для оценки ренограмм используют следующие основные количественные показатели [19]:
При патологии, сопровождающейся изменением функции МВС, наблюдаются различные деформации ренографических кривых, наиболее характерными из которых являются: уменьшение остроты пика ренограммы, а также уплощение второго и/или третьего её сегментов. Существуют 4 основных типа изменений ренограмм при нарушении функции почек [16]:
Таким образом, радионуклидная ренография позволяет оценить индивидуальную ренальную функцию путем изучения поглотительной и выделительной способности каждой почки. Однако метод имеет ряд существенных недостатков. К ним относятся [13]:
Однако основным недостатком радионуклидной ренографии была и остается невозможность визуальной оценки распределения индикатора в почечной паренхиме и выводящей системе. Все вышеизложенное обусловило то, что ренография как метод радионуклидной оценки функции почек уступает свои позиции более совершенному методу динамической сцинтиграфии – МВС, которая для получения наиболее полной информации может проводиться в сочетании с ангиосцинтиграфией почек [13].
Ангиосцинтиграфия почек выполняется для диагностики одно- и/или двусторонних нарушений гемодинамики почек с количественной оценкой их степени и характера. В основе метода лежит регистрация прохождении внутривенно введенного болюса РФП по брюшной аорте и сосудам почек. Показанием к проведению ангиосцинтиграфии почек чаще всего является подозрение на вазоренальную артериальную гипертензию, вызванную стенозом почечных артерий, их тромбозом или эмболией [25, 29]. Ангиографическое исследование почек оказывается полезным и для оценки перфузии почечного трансплантата, а также при травме и других видах механического повреждения почек [5].
Исследование может быть выполнено с различными РФП, меченными короткоживущими нуклидами: 99тТс-пертехнетатом, 99тТс-ДТПА, 99тТс-МАГЗ, | 23 1- гиппураном [20].
В норме на серии сцинтиграмм визуализируются брюшной отдел аорты, почки, селезенка и печень, появляющиеся в указанной последовательности. У пациентов с монолатеральным стенозом почечной артерии визуально выявляются различия в степени перфузии почек и задержка появления одной из почек на серии ангиосцинтиграмм вследствие поражения соответствующей почечной артерии [8].
Динамическая сцинтиграфия почек в настоящее время является наиболее распространенным методом радионуклидного исследования мочевыводящей системы и имеет ряд существенных преимуществ перед ренографией [12]:
Метод основан на динамической регистрации радиоактивности в почках и крови после внутривенного введения нефротропного РФП, выводимого почками, и компьютерной обработке получаемых изображений [4].
Результатом динамической реносцинтиграфии является получение серии сцинтиграмм с изображением почек в различные временные интервалы. По нативным сцинтифото выбирают зоны интереса с области обеих почек, сердца и фона, по которым формируют кривые «активность-время» [21].
Анализ результатов динамической сцинтиграфии производят в два этапа:
Визуальный анализ реносцинтиграмм позволяет оценить топографию, размеры, форму почек, наличие задержки индикатора в чашечно-лоханочной системе и мочеточниках, составить предварительное заключение о поглотительной и выделительной функциях каждой почки. Кривые «активность-время» с области почек имеют характерный вид ренограмм с сосудистым, функциональным (либо фильтрационным, либо секреторным) и экскреторным сегментами [34, 35].
Для количественной оценки реносцинтиграмм используют следующие основные показатели [24]:
Визуальный анализ сцинтиграмм при патологии МВС позволяет еще до проведения количественной обработки информации оценить:
Так, при наличии стеноза одной из почечных артерий время достижения максимального уровня счета (Тмакс) над областью соответствующей почки обычно удлиняется по отношению к контралатеральной стороне на 1 мин и более при одновременном снижении амплитуды ренографической кривой [32]; часто наблюдается пересечение кривых в фазе выведения, поскольку скорость эвакуации индикатора из почки, кровоснабжаемой стенозированной артерией, замедленна [36];
Статическая сцинтиграфия почек
Это исследование используется для оценки анатомо-топографических особенностей и функционального состояния паренхимы почек. В основе метода лежит регистрация радиоактивности нефротропного индикатора, который избирательно накапливается в функционирующей паренхиме почек. В процессе исследования определяют форму, размеры, положение почек, а также локализацию, распространенность и степень выраженности патологического процесса [0].
Для проведения статической сцинтиграфии почек обычно используются 99тТс-ДМСА и 99тТс-глюкогептонат. Используемый РФП вводят внутривенно в дозе 100-200 мБк и через 1 ч после инъекции получают статические изображения почек в задней и боковых проекциях, располагая больного на табуретке спиной к детектору гамма-камеры. Если функция почек нарушена, повторную запись изображений можно провести через 3-6 ч после инъекции [22].
Анализ изображения производится по следующим показателям:
В норме на нефросцинтиграммах получают изображение обеих почек приблизительно одного размера (разница не более 1 см), бобовидной формы с медиально расположенной вогнутой стороной. Почки располагаются на одном уровне (в норме правая почка может быть ниже левой не более чем на 3 см) на одинаковом расстоянии от позвоночника на уровне верхней трети его поясничного отдела.
Размеры почки у различных индивидуумов могут колебаться от 4 до 7 см. Контуры почек на сцинтифото обычно ровные, четкие с симметричным, интенсивным и равномерным накоплением радиоиндикатора в паренхиме почек [17].
При патологии на сцинтиграммах может быть выявлено неправильное положение почек, уменьшение или увеличение их размера, изменение формы, «изъеденность» контуров, пониженное и неравномерное накопление препарата с диффузным, диффузно-очаговым или очаговым характером распределения активности. Увеличение размера почки может быть следствием ее удвоения или викарной гипертрофии в ответ на гипофункцию контралатеральной почки. Уменьшение изображения органа в сочетании с пониженным накоплением РФП довольно часто указывает на присутствие нефросклероза. Изменение положения, формы и размеров сцинтиграфического изображения почек может встречаться при нефроптозе, врожденных аномалиях, опухолях и другой патологии. Пониженное накопление с равномерным распределением активности может наблюдаться при стенозе почечной артерии [26, 30].
Неравномерное распределение индикатора в почках (очагового или диффузно-очагового характера) может обнаруживаться при наличии опухоли или кисты, поликистозе, нефротуберкулезе и других заболеваниях с локальным (или диффузно-очаговым) поражением почечной паренхимы. Нечеткая визуализация контуров почки может быть связана с наличием рубцовых изменений коркового слоя вследствие инфекции, инфаркта или опухоли.
Заключение. Таким образом, можно сделать вывод о том, что радионуклидная диагностика является высокоинформативным, прогрессивно развивающимся методом в изучении раздельной и суммарной функциональной способности почек, уродинамики верхних мочевых путей и анатомо-топографических особенностей почек. Реносцинтиграфия с гиппураном, меченным 131 I или 125 I, является высокоэффективной методикой исследования функционально-морфологического состояния почек и имеет широкие показания для использования. В отличие от ренографии, реносцинтиграфия исключает ошибки, связанные с неточным центрированием детектора, и позволяет оценивать наряду с функцией почек, их анатомо-топографические особенности. Использование ЭВМ дает возможность осуществлять обработку реносцинтиграфических данных, что значительно повышает результативность исследования в виде оценки реносцинтиграмм с коррекцией на фон окружающих тканей, по сегментам и дифференцированного представления функции паренхимы и чашечно-лоханочной системы.
Приобретенные пороки сердца
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Если в результате патологического процесса возникает деформация тканей клапана и сужается отверстие, через которое кровь поступает в следующий отдел сердца, то такой порок называется стенозом. Деформация может приводить к не смыканию клапанов сердца из-за изменения формы, укорочения их в результате рубцевания пораженных тканей, этот порок называется недостаточностью. Недостаточность клапанов бывает функциональной, возникающей в результате растяжения камер сердца, площади неизмененного клапана оказывается недостаточно для закрытия увеличившегося отверстия – створки провисают (пролабируют).
Работа сердца перестраивается в зависимости от возникших изменений и потребностей кровотока в организме.
Причины возникновения приобретенных пороков сердца
В большинстве случаев пороки вызваны ревматическими заболеваниями, в частности ревматическим эндокардитом (около 75% случаев). Причиной могут быть также развитие атеросклероза, системные болезни соединительной ткани, травмы, сепсис, инфекции, перегрузки, аутоиммунные реакции. Эти патологические состояния вызывают нарушения в структуре сердечных клапанов.
Классификация приобретенных пороков сердца
В сердце человека четыре камеры: левые и правые предсердия и желудочки, – между которыми находятся сердечные клапаны. Из левого желудочка выходит аорта, а из правого – легочная артерия.
Работоспособность сердечной мышцы зависит от функционирования клапанов, которые при сокращении мышцы сердца пропускают кровь в следующий отдел без препятствий, а при расслаблении мышцы сердца не позволяют крови поступать обратно. Если функция клапанов нарушается, то нарушается и функция сердца.
По причинам формирования пороки классифицируются следующим образом:
По типу функциональной патологии пороки делят на такие типы:
В зависимости от локализации выделяют следующие патологии:
Гемодинамика может быть нарушена в разной степени:
Митральный клапан страдает чаще, чем аортальный. Реже встречаются патологии трикуспидального клапана и клапана легочной артерии.
Симптомы приобретенных пороков сердца
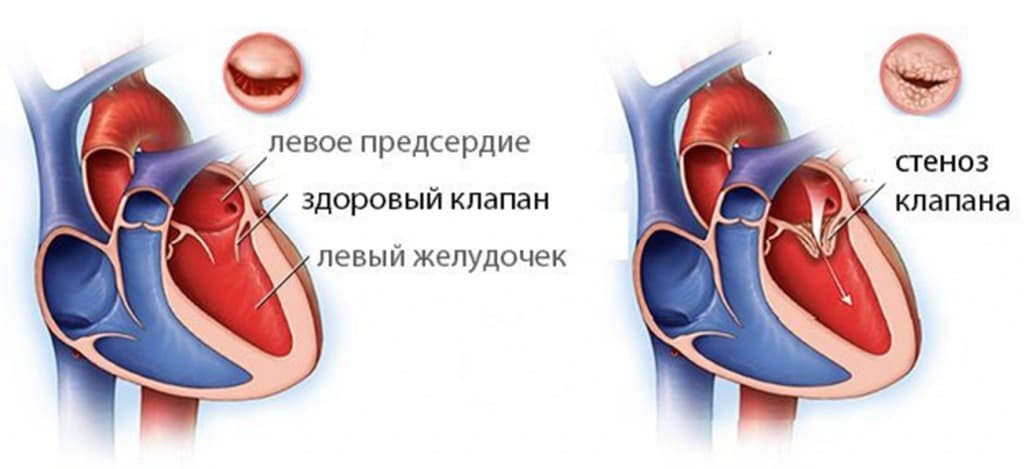
Митральный стеноз
Проявляется уплотнением или сращением створок, уменьшением площади отверстия митрального клапана. В результате ток крови из левого предсердия в левый желудочек затруднен, левое предсердие начинает работать с повышенной нагрузкой. Это приводит к увеличению левого предсердия. В левый желудочек кровь поступает в меньшем объеме.
В связи с уменьшением площади митрального отверстия увеличивается давление в левом предсердии, а затем и в легочных венах, через которые кровь, обогащенная кислородом, из легких поступает в сердце. Обычно давление в легочных артериях начинает повышаться, когда диаметр отверстия становится менее 1 см, по сравнению с нормальным 4-6 см, в артериолах легких возникает спазм, который усугубляет процесс. Таким образом, формируется так называемая легочная гипертензия, длительное существование которой приводит к склерозу артериол с их облитерацией, которую невозможно устранить даже после устранения стеноза.
При этом пороке гипертрофируются и расширяются, прежде всего левое предсердие, а затем и правые отделы сердца.
В начале формирования данного порока симптомы мало заметны. В дальнейшем на первое место выступают одышка, кашель при физической нагрузке, а потом и в покое. Может возникать кровохарканье, упорные боли в области сердца, нарушения ритма (тахикардия, мерцательная аритмия). Если процесс заходит далеко, то при физической нагрузке может развиваться отек легких.
Существуют физикальные признаки митрального стеноза: диастолический шум в сердце, ощущается соответствующее этому шуму дрожание грудной клетки («кошачье мурлыканье»), изменяются границы сердца. Опытный специалист может часто поставить диагноз уже при внимательном осмотре пациента.
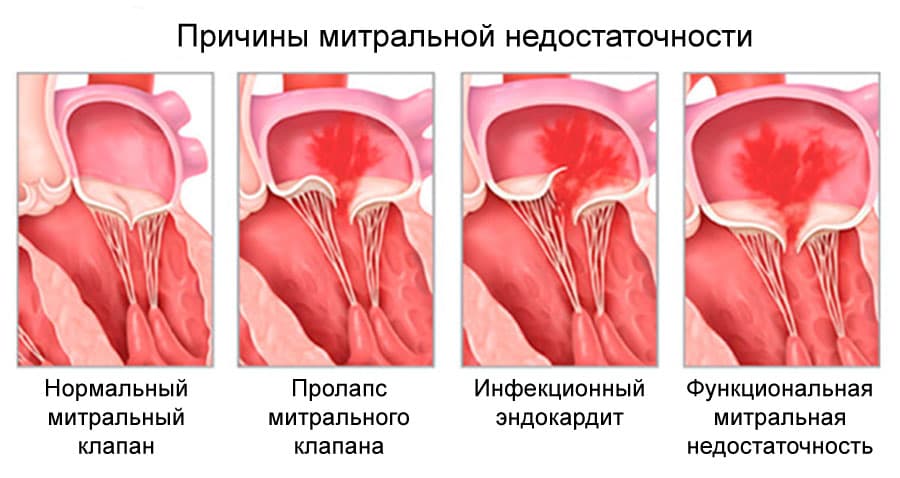
Митральная недостаточность
Недостаточность клапана выражается в возможности крови возвращаться обратно в предсердие во время сокращения левого желудочка, так как между левыми предсердием и желудочком остается сообщение, не закрываемое створками клапана в момент сокращения. Вызывается такая недостаточность либо деформацией клапана в результате изменяющего ткани процесса, либо его провисанием (пролапс), из-за растяжения камер сердца при их перегрузке.
Компенсированная митральная недостаточность длится обычно несколько лет, в пораженном сердце усиливается работа левого предсердия и левого желудочка, сначала развивается гипертрофия мышц этих отделов, а затем полости начинают расширяться (дилятация). Тогда из-за снижения ударного объема минутный выброс крови из сердца начинает снижаться, а количество вернувшейся (регургитация) крови в левое предсердие увеличивается. Начинается застой крови в малом круге кровообращения (легочном), увеличивается давление в нем, возрастает нагрузка на правый желудочек, он гипертрофируется и расширяется. Это приводит к быстрой декомпенсации сердечной деятельности и развитию правожелудочковой недостаточности.
Если компенсаторные механизмы не успевают развиться при остро возникшей недостаточности митрального клапана, то заболевание может дебютировать с отека легких и привести к летальному исходу.
Клинические проявления митральной недостаточности в компенсированную стадию минимальны и могут быть не замечены пациентом. Начинающаяся декомпенсация характеризуется одышкой, плохой переносимостью физической нагрузки, потом, когда увеличивается застой в легочном круге кровообращения, появляются приступы сердечной астмы. Кроме того, могут беспокоить боли в области сердца, приступы сердцебиения, перебои в работе сердца.
Правожелудочковая сердечная недостаточность приводит к застою крови в большом круге кровообращения. Увеличивается печень, появляются цианоз губ, конечностей, отеки на ногах, жидкость в животе, нарушение ритма сердца (50% больных имеют мерцательную аритмию).
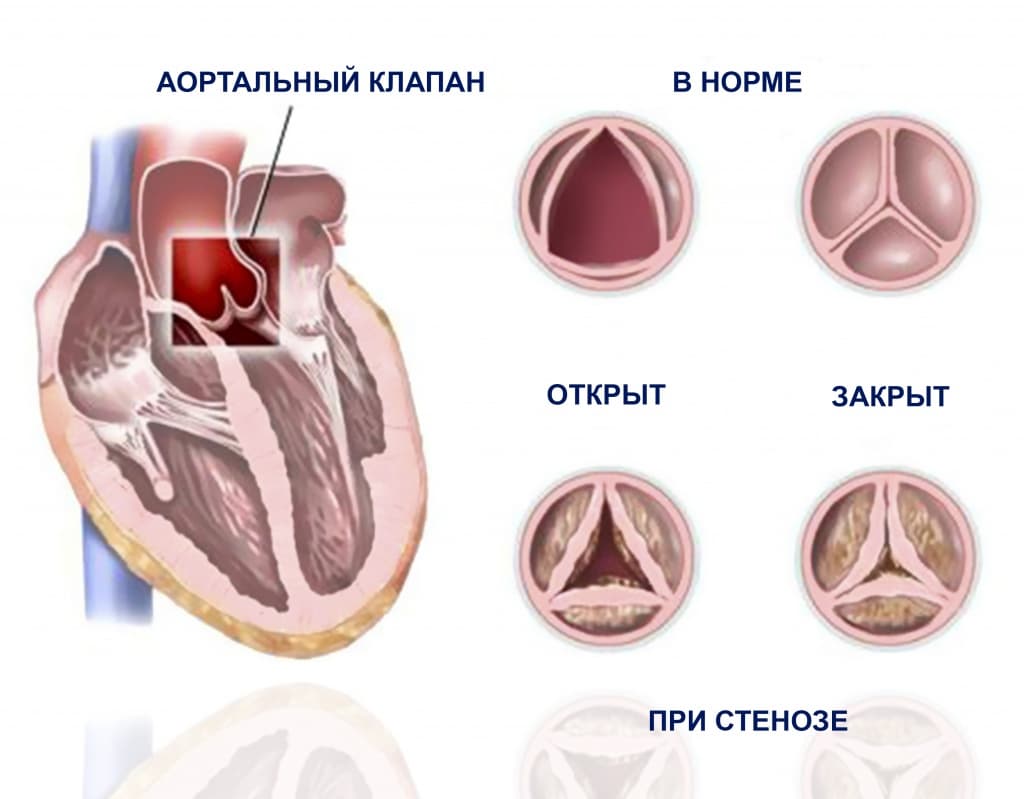
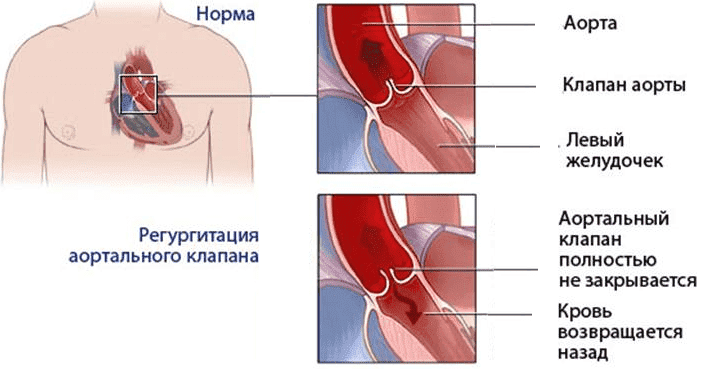
Аортальный стеноз
Появление жалоб у пациентов начинается, когда площадь устья аорты уменьшается больше, чем наполовину. Когда появляются жалобы, то это говорит о далеко зашедшем процессе, о большой степени стеноза и высоком градиенте давления между левым желудочком и аортой. В этом случае речь о лечении надо вести уже с учетом хирургической коррекции порока.
ных артерий, в том числе аорты. В стадию декомпенсации развивается дилятация (расширение) левого желудочка, снижается эффективность систолы, повышается давление в нем, затем в левом предсердии и малом круге кровообращения. Появляются клинические признаки застоя в малом круге кровообращения: одышка, сердечная астма.
Трикуспидальный стеноз
Трикуспидальная недостаточность. Эта патология чаще всего сопровождает другие пороки, проявляется в виде недостаточности трикуспидального клапана. Из-за венозного застоя постепенно развивается асцит, печень и селезенка увеличиваются в размерах, отмечается высокое венозное давление, развивается фиброз печени и снижение ее функции.
Комбинированные пороки и сочетание патологических состояний
Чаще всего встречается такое сочетание, как митральный стеноз и митральная недостаточность. При таком патологическом сочетании уже на ранних стадиях отмечается цианоз, одышка. Аортальный порок характеризуется стенозом и недостаточностью клапана одновременно, обычно имеет неярко выраженные признаки двух состояний.
При комбинированных пороках поражены несколько клапанов, и в каждом из них могут быть как изолированные патологии, так и их сочетание.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Профилактика и прогноз при ППС
Таких мер профилактики, которые бы на сто процентов спасали бы от приобретенного порока сердца, нет. Но есть ряд мер, которые позволят снизить риск развития пороков сердца. Имеются ввиду следующие:
Прогноз для жизни и трудоспособности людей с пороками сердца зависит от общего состояния, тренированности человека, физической выносливости. Если отсутствуют симптомы декомпенсации, человек может жить и работать в обычном режиме. Если же развивается недостаточность кровообращения, труд должен быть или облегчен, или прекращен, показано санаторное лечение на специализированных курортах.
Необходимо наблюдаться у кардиолога, чтобы отслеживать динамику процесса и при прогрессировании заболевания вовремя определить показания к кардиохирургическому лечению порока сердца.
Лечение приобретенных пороков сердца может быть консервативное и оперативное
Консервативное лечение эффективно только на ранних этапах развития порока сердца и требует обязательного динамического наблюдения кардиолога.
ППС следует лечить хирургически тогда, когда:
Виды операций на пороки сердца
Основные два вида операций, которые в настоящее время применяются при ППС-это реконструкция пораженных клапанов (пластика) или их протезирование.
Клапансохраняющая операция
Выполняется для устранения причины дисфункции клапана.
Клапанзамещающая операция
В случае невозможности выполнения пластики, когда нет для этого условий, выполняют клапанзамещающие операции протезирования клапанов сердца. В случае вмешательства на митральном клапане протезирование выполняют с полным или частичным сохранением передней или задней створок клапана, а при невозможности без их сохранения.
При клапанзамещающих операциях используют протезы.
Минимально инвазивные операции
Современная хирургия, благодаря созданию новых инструментов, получила возможность модифицировать оперативные доступы к сердцу, что приводит к тому, что операции становятся минимально травматичными для пациента.
Смысл таких операций заключается в том, что доступ к сердцу осуществляется посредством небольших разрезов на коже. При миниинвазивных операциях на митральном клапане проводится правосторонняя боковая миниторакотомия, при этом кожный разрез делается не более 5 см, это позволяет полностью отказаться от рассечения грудины и обеспечивает удобный доступ к сердцу. Для улучшения визуализации применяется эндоскопическая видео поддержка, обладающая многократным увеличением. При миниинвазивном доступе к аортальному клапану разрез на коже примерно в два раза меньше (длина разреза 8 см), а грудина рассекается по длине в верхней ее части. Преимущество данного метода заключается в том, что не рассеченный участок грудины обеспечивает большую стабильность после операции, а также в лучшем косметическом эффекте за счет уменьшения размера шва.
Эндоваскулярные операции- транскатетерное протезирование аортального клапана (TAVI).
Методы транскатетерной имплантации аортального клапана:
Существует два вида стент-клапанов:
Для определения возможности проведения операции TAVI пациент должен пройти ряд обследований, включая ЭКГ, эхокардиографию, компьютерную томографию (КТ) и ангиографию.
В настоящее время все более широкое применение процедура TAVI находит не только при аортальном стенозе, но и при аортальной недостаточности, а также их сочетании. Кроме того, операция TAVI применяется при дисфункции биологического протеза аортального клапана.
Операция TAVI проводится под общим наркозом и требует междисциплинарного подхода. Процедура выполняется специализированной командой, которая включает интервенционного кардиолога, кардиохирурга, анестезиолога, радиолога.
Наличие стент-клапана не является показанием к приему пациентом антикоагулянта непрямого действия Варфарина (при отсутствии других показаний).