Репродуктивная система мужчины это что значит
Мужская репродуктивная система
| Сайт: | Образовательный портал МБФ (ВолгГМУ) |
| Курс: | Медицинская биохимия, принципы измерительных технологий в биохимии, патохимия, диагностика, биохимия злокачественного роста. Часть 3 |
| Книга: | Мужская репродуктивная система |
Описание
Оглавление
1. ЯИЧКО [ testicle ]
2 см. Масса яичка составляет
250 ÷ 300 долек. В паренхиме каждой дольки проходят от одного до четырёх извитых семенных канальцев. Каждый из канальцев имеет длину
30 ÷ 70 см и диаметр
150 ÷ 300 мкм. Направляясь к средостению яичка, извитые семенные канальцы в области вершин долек сливаются друг с другом и образуют короткие прямые семенные канальцы. Прямые канальцы впадают в канальцы сети яичка, которая расположена в толще средостения яичка. Из сети яичка выходят
10 ÷ 15 выносящих канальцев яичка. Выносящие канальцы направляются в придаток яичка, где они впадают в проток придатка яичка.
Стенку семенного канальца образует собственная оболочка семенного канальца. Эта оболочка состоит из базального слоя, миоидного слоя и волокнистого слоя. Внутреннюю выстилку канальца образует эпителиосперматогенный слой (или сперматогенный эпителий, термин устаревший, так как эпителий не является источником образования сперматогенных клеток), расположенный на базальной мембране. Базальный слой (внутренний волокнистый слой), расположенный между двумя базальными мембранами (сперматогенного эпителия и миоидных клеток), состоит из сети коллагеновых волокон. Миоидный слой образован миоидными клетками, содержащими актиновые филаменты. Миоидные клетки обеспечивают ритмические сокращения стенки канальцев. Наружный волокнистый слой состоит из двух листков. Непосредственно к миоидному слою примыкает неклеточный листок, образованный базальной мембраной миоидных клеток и коллагеновыми волокнами. За ними расположен листок, состоящий из фибробластоподобных клеток, прилежащий к базальной мембране эндотелиоцитов гемакапилляра. В соединительной ткани между семенными канальцами расположены гемакапилляры и лимфакапилляры. Эти капилляры обеспечивают обмен веществами между кровью и жидкостью семенных канальцев.
Избирательность поступления веществ из крови в клетки эпителиосперматогеного слоя семенных канальцев и различия в химическом составе плазмы крови и жидкости семенных канальцев, позволили сформулировать представление о гематестикулярном барьере. Гематестикулярным барьером называется совокупность структур, располагающихся между просветами капилляров и просветами семенных канальцев и разграничивающих плазму крови и жидкость семенных канальцев.
Различают два вида поддерживающих клеток: «светлые» клетки и «темные» клетки. Светлые клетки вырабатывают ингибин, фактор, тормозящий секрецию ФСГ аденогипофизом. Тёмные клетки, вырабатывают фактор, стимулирующий деление половых клеток. Аф Эндокринные функции В рыхлой соединительной ткани между петлями извитых канальцев располагаются интерстициалъные клетки — гландулоциты (клетки Лейдига), скапливающиеся здесь вокруг кровеносных капилляров. Эти клетки сравнительно крупные, округлой или многоугольной формы, с ацидофильной цитоплазмой, вакуолизированной по периферии, содержащей гликопротеидные включения, а также глыбки гликогена и белковые кристаллоиды в виде палочек или лент. С возрастом в цитоплазме интерстициальных клеток начинает откладываться пигмент. Хорошо развитая гладкая эндоплазматическая сеть, многочисленные митохондрии с трубчатыми и везикулезными кристами указывают на способность интерстициальных клеток к выработке стероидных веществ, в данном случае мужского полового гормона.
Как повысить качество спермы: рекомендации урологов
Репродуктивная функция пары оценивается не только по состоянию здоровья женщины. Ровно в половине случаев причина неудач в зачатии – в недостаточном качестве спермы. Репродуктолог назначит обследование для обоих партнеров, на основании чего даст рекомендации по улучшению биоматериалов.
Обследование в репродуктологии
Мужчинам, испытывающим проблемы в зачатии, врач назначает обширное исследование. Оно исключает патологии, влияющие на качество и количество сперматозоидов в эякуляте:
Повлиять на качество спермы и привести к мужскому бесплодию могут ЗППП: гарднерелла, трихомониаз, хламидиоз, уреаплазмоз, вирусные инфекции.
Как определить качество спермы методами лабораторной диагностики:
На начальных этапах обследования врач может назначить общую спермограмму для оценки количества, подвижности сперматозоидов, соотношения в составе эякулята. Дополнительным инструментом диагностики станет УЗИ мошонки, предстательной железы, мочеиспускательной системы.
Как улучшить качество спермы: лучшие методы
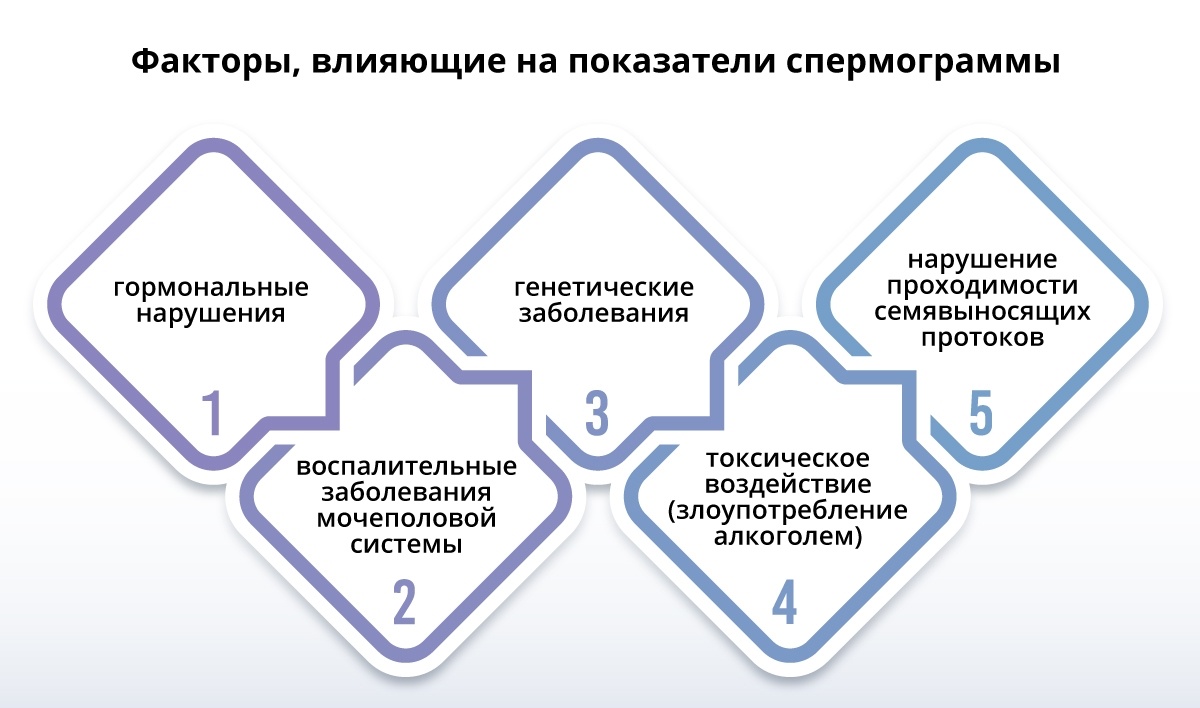
Чтобы повлиять на мужскую фертильность, важно действовать сразу по всем факторам, влияющим на качество и количество сперматозоидов:
По решению врача будут назначены препараты и витамины для улучшения качества спермы, дополнительные процедуры.
Продукты для повышения качества спермы
На качественные показатели положительно влияют такие вещества в рационе будущего отца:
Самостоятельно назначать себе пищевые добавки и препараты не стоит – их избыток приводит к нарушениям половой функции.
Большое количество этих веществ содержится в продуктах:
Если есть проблемы с весом, рекомендуется снижение массы тела до нормальных показателей. Красное мясо отрицательно влияет на подвижность сперматозоидов, потому в период планирования ребенка стоит дополнить рацион птицей и рыбой.
Воздержание и качество спермы
По рекомендации ВОЗ, длительность воздержания не должна превышать 4-х дней. Качество сперматозоидов с 5 дня ухудшается, его будет недостаточно для зачатия здорового ребенка. Воздержание меньше 2-х дней не рекомендуется – объема эякулята может не хватить для зачатия вне окна фертильности у женщины.
Комплексные рекомендации
Несколько советов, которые помогут улучшить качество спермы для зачатия:
В клинике Dr. AkNer проводится полное комплексное обследование репродуктивной функции у мужчин, тест на анализ спермы и успешно излечиваются обнаруженные отклонения. Обращайтесь к квалифицированным врачам с многолетним опытом лечения урологических заболеваний – мы способствуем счастливому отцовству!
Репродуктивное здоровье мужчины
Одним из важнейших составляющих здоровья является здоровье репродуктивное (репродукция —воспроизведение).
Влияние вредных привычек на репродуктивное здоровье человека.
В 2010 году специалисты ВОЗ обнародовали печальную статистику: 39% женщин и 20% мужчин являются бесплодными, то есть не способны к продолжению рода. Наиболее частыми причинами бесплодия являются воспалительные заболевания половой системы, нарушения работы иммунной и эндокринной систем организма, плохая экология. Но если все эти факторы, пусть и с натяжкой, можно отнести к объективным причинам нарушения репродуктивной функции, то вредные привычки – наиболее распространенная субъективная причина бесплодия.
Алкоголь считается главным врагом печени. Но его влияние «чувствует» на себе и мужской гормон тестостерон. Даже при однократном приеме большой дозы спиртного уровень тестостерона в организме мужчины снижается, а при регулярных возлияниях происходит угнетение гормона, причем процесс не подвержен обратному действию. То есть многолетнее пьянство приводит к критическому снижению тестостерона в организме, что лишает мужчину возможности когда-либо стать отцом. Помимо этого, алкоголь является причиной уменьшения размеров половых желез и атрофии функции выработки сперматозоидов, а также приводит к дисфункции семенников.
Пагубно влияет на репродуктивную функцию и никотин, входящий в состав табачного дыма. Не секрет, что первый опыт курения большинство мужчин и женщин приобретают в подростковом возрасте, поэтому никотин начинает негативно влиять на репродуктивную систему еще в период ее формирования. Курение нарушает подвижность сперматозоидов, что делает мужскую сперму вязкой и затрудняет ее прохождение по семявыводящим протокам. При стаже курения 10 и более лет в сперме мужчин остаются подвижными всего 40% сперматозоидов. К счастью, это явление носит обратимый характер, так как мужские половые клетки обновляются каждые 3 месяца.
И самое негативное воздействие на репродуктивную систему человека оказывают наркотики. Независимо от того, как они опадают в организм – путем инъекций, вдыхания или курения – наркотики кардинально изменяют гормональный фон, нарушают фертильность. Так, у мужчин снижается уровень тестостерона, что делает его практически бесплодным.
Неправильное питание и гиподинамия по сравнению с алкоголем, наркотиками и никотином, кажутся вполне безобидными привычками. Но и они могут привести к нарушению репродуктивного здоровья. Поэтому медики советуют парам, решившим обзавестись наследником, не только отказаться от явных пагубных пристрастий, но и изменить привычный образ жизни, пересмотрев рацион и начав занятия в спортзале.
Огромное значение для здоровья мужчины и его нормальной сексуальной жизни имеет и питание. Для того, чтобы поддерживать мышечную массу тела и не перегружать организм жирами нужно иметь хотя бы приблизительное понятие о том, какие продукты несут здоровье мужскому здоровью.
На сексуальную способность мужчины влияют в первую очередь морепродукты. Они богаты полезными микроэлементами и издавна считаются стимулирующими сексуальную энергию. К морепродуктом относиться и морская рыба. Лучше всего, если она будет жирной – такая рыба предупреждает многие болезни сердечнососудистой системы, предупреждает тромбоз вен и рак простаты.
Выбирая хлеб, отдавайте предпочтению изделиям из муки грубого помола. Ешьте много фруктов и овощей, особенно полезны красные фрукты и овощи, бананы и брокколи. Не забывайте и об орехах – в них содержится масса жиров и протеинов. Также уделите внимание соевым блюдам – в сое содержаться изофлавоны, которые защищают от рака простаты.
Всемирная организация здравоохранения (ВОЗ) определяет здоровье как состояние полного физического, духовного и социального благополучия, а не только отсутствие болезней и физических дефектов. Следует заметить, что понятие «здоровье» является несколько условным и объективно устанавливается по совокупности антропометрических, клинических, физиологических и биохимических показателей, определяемых с учетом полового и возрастного факторов, а также климатических и географических условий. Понятие «репродуктивное здоровье» включает в себя и сексуальное здоровье — состояние, позволяющее человеку в полной мере испытывать половое влечение и реализовывать его, получая при этом удовлетворение. Согласно изложенным выше определениям, охрана репродуктивного здоровья — это совокупность факторов, методов, процедур и услуг, которые оказывают поддержку репродуктивному здоровью и содействуют благосостоянию семьи или отдельного человека, путем профилактики и решения проблем, связанных с репродуктивным здоровьем.
Репродуктивные расстройства у мужчин
Для того, чтобы понимать весь спектр заболеваний репродуктивной (половой) системы мужчины, важно иметь базовое представление о её строении и механизмах регуляции.
Половая система мужчины состоит из:
Репродуктивная функция – это комплекс анатомо-физиологических и психофизиологических процессов в организме человека, которые обеспечивают возможность дать потомство.
Что подразумевает понятия репродуктивная дисфункция?
Распространенность проблемы
В мире около 34% мужчин, старше 40 лет предъявляют жалобы по поводу нарушения функции репродуктивной системы. Наиболее распространенной причиной (19% случаев) нарушения нормальной работы половой системы являются расстройства эндокринной регуляции.
О динамике состояния мужского здоровья можно судить с исследований, проведенных во Франции c 1953 г. по 2003 г. В них дана количественная оценка сперматогенной функции здоровых мужчин. Концентрация спермиев (мужских половых клеток) за этот период снизилась в 1,7 раза, также, несколько уменьшился и средний объем эякулята.
Одним из наиболее серьёзных последствий репродуктивной дисфункции является бесплодие – состояние, при котором на протяжении 1 года активных сексуальных отношений без применения контрацептивов беременность не наступает.
Виды расстройств репродуктивной функции
Существует множество заболеваний, которые сопровождаются репродуктивной дисфункцией. В этой статье мы поговорим обо всех возможных случаях возникновения этой патологии.
Прежде всего, это врожденные аномалии развития половых органов (крипторхизм, гипоплазия яичка, гипоспадия и др.), которые занимают 12% среди причин репродуктивной дисфункции. Частота их возникновения зависит от множества факторов.
Нарушения полового развития может проявляться как задержкой, так и преждевременным половым созреванием.
Позднее половое развитие может оказаться вариантом нормы, если то же самое наблюдалось и у родственников мальчика. Но причинами задержки полового созревания могут быть и патологии, например, хромосомные аномалии – такие, как синдром Клайнфелтера. Половое созревание может задерживаться из-за заболеваний почек или муковисцидоза.
Преждевременное половое развитие характерно тем, что выработка гормонов, которые стимулируют функцию половой системы (гоннадотропинов) начинается слишком рано. Причина нередко кроется в новообразованиях гипоталамуса или гипофиза. В некоторых случаях, оно спровоцировано опухолью яичек или надпочечников, ответственных за выработку андрогенов. Эти гормоны не способны вызвать созревание половых органов, хотя влияние их на формирование мужской внешности очевидно.
Функционирование половой системы обеспечивается многоуровневым механизмом регуляции, где, также могут возникать разного рода расстройства.
Уровень 1. Нарушения регуляции на уровне коры головного мозга.
Этот уровень регуляции считается наиболее сложным, поскольку здесь задействованы психофизиологические процессы, которые формируют половое чувство мужчины (половую мотивацию). К патологии этого уровня относят психогенные нарушения эрекции, преждевременную эякуляцию, отвращения к половому акту и отсутствие удовлетворения от него. Основными состояниями, приводящими к психогенной эректильной дисфункции, являются депрессия и фобические неврозы.
Уровень 2. Нарушения нейроэндокринной регуляции на уровне гипоталамо-гипофизарной системы.
Основными гормонами этого уровня, которые отвечают за нормальную работу репродуктивной системы, являются: тиреотропин рилизинг-гормон, адренокортикотропный гормон (АКТГ), фоликулостимулирующий гормон, лютеинизирующий гормон. Таким образом, снижение или повышение их количества могут вызвать определенные нарушения в работе половой системы мужчины. К состояниям, которые могут вызвать проблемы на этом уровне, относятся новообразования гипофиза (пролактинома, аденома), гипоталамуса, черепно-мозговые травмы, нейроинфекции.
Уровень 3. Нарушения на уровне эффекторных эндокринных органов.
Сюда относят гормонпродуцирующие отделы яичек, надпочечники, которые синтезируют андрогены (тестостерон и дегидротестостерон). В яичках они вырабатываются специальными клетками Лейдига из холестерина. Сетчатая зона коры надпочечников способна синтезировать андрогены и у женщин, и у мужчин.
Эти органы также могут подвергаться онкологическим процессам, травмам и другим неблагоприятным факторам, которые будут влиять на функционирование репродуктивной системы.
Уровень 4. Нарушения на уровне спинного мозга и вегетативной нервной системы.
Центр эякуляции, или половой симпатический центр, располагается в верхнепоясничных сегментах спинного мозга. Центр эрекции, или половой парасимпатический центр, расположен в крестцовом отделе. Идущие от него парасимпатические волокна являются эфферентными сосудорасширяющими нервами полового члена и способствуют возникновению эрекции.
Нарушения на этом уровне могут быть спровоцированы неврологическими заболеваниями и травмами: например, рассеянный склероз, болезнь Паркинсона.
Уровень 5. Нарушения работы внутренних и внешних половых органов.
Сюда относят органические и функциональные заболевания половых органов мужчины. Наиболее распространёнными специфическими заболеваниями мужской половой системы, согласно данным Американского сообщества по борьбе с раком, являются рак простаты, менее часто встречается рак яичек и полового члена. Воспалительные заболевания половых органов вызываются чаще всего инфекциями, передающимися половым путем, такими как гонококк, хламидия, уреаплазма, микоплазма и др.
Существует и так называемое иммунологическое бесплодие – состояния, когда в организме мужчины синтезируются антитела к собственным сперматозоидам.
Факторы внешней среды и вредные привычки не способны, сами по себе, вызвать репродуктивную дисфункцию, но могут негативно влиять на все функциональные уровни половой системы.
Из физических факторов на сперматогенез наибольшее воздействие оказывают температура, радиация и вибрация. У курящих снижена секреция тестостерона яичками, концентрация спермиев в эякуляте, их подвижность и оплодотворяющая способность. Тяжелые расстройства сперматогенеза при систематическом употреблении наркотиков (в особенности каннабиса, героина) часто проявляются олигоастенозооспермией (снижение не только количества сперматозоидов, но и их подвижности в эякуляте) и некроспермией (преобладание нежизнеспособных сперматозоидов над жизнеспособными в сперме мужчины).
К факторам, угнетающим сперматогенез, относят действие стресса, которое опосредуется рядом гормональных сдвигов — снижением уровня андрогенов.
Основные симптомы репродуктивной дисфункции
Множество вышеописанных заболеваний имеют довольно широкий спектр клинических проявлений. Например,
Но все же основные симптомы – это снижение либидо, нарушения эрекции, и, собственно, бесплодие.
Столь детальная характеристика причин репродуктивной дисфункции у мужчин направлена на то, что бы дать представление, что патология данного рода требует тщательного осмотра у врача уролога-андролога и комплекса диагностических мероприятий, для установления возможной причины. Лишь тогда, точечная патогенетическая терапия будет максимально эффективна.
Диагностические мероприятия
Отправным пунктом диагностики нарушений репродуктивной функции, помимо анамнеза и осмотра пациента, является анализ эякулята, подсчет количества и определение свойств половых клеток — спермограмма. Уже на этом этапе врач может определиться с диагнозом. Но все же, в большинстве случаев необходимы дополнительные исследования.
В качестве скринингового метода выступает ультразвуковое исследование мошонки, органов малого таза. В случае подозрения на наличие урогенитальной инфекции, необходим бакпосев эякулята, или же непосредственное выявления возбудителей в нем (методом ПЦР). Также необходимо взять мазок из уретры, секрет предстательной железы, кровь.
Для исключения эндокринных нарушений, определяют уровень гормонов в крови: пролактина, эстрадиола, дигидротестостерона, лютеинизирующего и фолликулостимулирующего гормона. Все они имеют отношение к созреванию сперматозоидов.
Заключение
Статистика исследований репродуктивной функции мужчин за последнее несколько лет имеет неутешительный характер. Это вполне логично, потому что факторы, которые негативно воздействуют на репродуктивную функцию человека, становится все сильнее, а их количество возрастает.
Различного рода излучения, волны, быстрый темп жизни каждый день испытывают здоровье человека на прочность. Они способны влиять на все уровни регуляции фертильности, которые описаны выше – от возможного генетического вреда до психологического истощения.
Описанные тенденции заставляют исследователей продолжать поиск новых методов профилактики и лечения репродуктивной дисфункции.
Мужское бесплодие
Автор статьи Гончиков Батор Санданович Врач-андролог, врач-уролог
Под термином «мужское бесплодие» скрывается ряд патологий, которые нарушают работу репродуктивной системы мужчин и значительно затрудняют зачатие ребенка. Диагноз ставится, если в течение года при регулярной половой жизни без использования средств контрацепции беременность не наступает. В статье специалисты Центра репродуктивного здоровья «СМ-клиника» подробно рассмотрят причины, признаки, симптомы и варианты лечения бесплодия у мужчин разного возраста, определят факторы риска и расскажут о методах диагностики заболевания.
Какие причины возникновения бесплодия бывают у мужчин
Существует огромное количество заболеваний и состояний, которые прямо или опосредованно влияют на работу репродуктивной системы у мужчин. Репродуктологам приходится сталкиваться с последствиями самых разных патологий, и успех лечения напрямую зависит от выявления точной причины мужского бесплодия.
Исследуя причины заболевания, репродуктологи нередко выявляют у мужчин не одну, а несколько патологий, которые в совокупности приводят к бесплодию и другим проблемам в области мочеполовой сферы.
Факторы, провоцирующие заболевание
На мужскую фертильность способны влиять:
Другими возможными предрасполагающими факторами могут стать:
Доказано, что риск нарушения репродуктивной функции у мужчин выше, если их прямые родственники мужского пола сталкивались с аналогичной проблемой.
Виды бесплодия у мужчин
Классификация причин мужского бесплодия строится с учетом локализации нарушения (гипоталамус, гипофиз, яички, придаточные половые железы, семявыносящие пути) и его природы (генетическая, эндокринная, воспалительная, травматическая и др.). Патогенетическая классификация бесплодия включает в себя следующие группы:
В зависимости от источника заболевания у мужчин специалисты выделяют несколько видов бесплодия, каждый из которых обладает своими особенностями и отличается механизмом развития.
По отношению к основному органу репродуктивной системы, яичку, выделяютпретестикулярные, тестикулярные и посттестикулярные причины.
Кроме того, различают бесплодие абсолютное и относительное. В первом случае проблему невозможно устранить ни хирургическим, ни медикаментозным путем (например, при тотальном недоразвитии яичек). Относительное бесплодие может быть излечено тем или иным способом, и после устранения причины заболевания способность к зачатию восстанавливается.
Выделяют также первичную и вторичную формы патологии. Первичное бесплодие диагностируется в случае, когда за всю жизнь от пациента не забеременела ни одна женщина. Состояние является врожденным и в большинстве случаев не поддается коррекции. Вторичная форма заболевания развивается из-за перенесенных травм, болезней, которые снижают или полностью исключают способность к оплодотворению.
Симптомы бесплодия у мужчин
В большинстве ситуаций внешние проявления болезни отсутствуют, и мужчина начинает подозревать о проблеме только в случае постоянных, но безрезультатных попыток зачатия ребенка. Внешние симптомы возникают, когда патология сопряжена с каким-либо врожденным или приобретенным заболеванием, травмой.
Признаки мужского бесплодия могут проявляться в виде:
При появлении одного или нескольких подобных симптомов на фоне отсутствия беременности и отказа от контрацепции нужно обязательно обратиться к врачу, поскольку это может говорить о развитии мужского бесплодия. Диагностикой и лечением патологий, связанных с репродуктивной функцией и работой мочевыделительной системы у мужчин, занимается уролог-андролог.
Методы диагностики мужского бесплодия
Как и в случае с любым другим заболеванием первоначальным этапом диагностики является сбор анамнеза. Важную роль в постановке правильного диагноза может сыграть любая информация о пациенте: возраст, вес, профессиональная деятельность, условия проживания, состояние здоровья, перенесенные операции и медикаментозная терапия, заболевания ближайших родственников и многие другие индивидуальные параметры.
Комплекс лабораторных и инструментальных методов исследования позволяет определить общий уровень здоровья и выявить особенности репродуктивной системы пациента. Основными лабораторными способами диагностики остаются:
Инструментальные способы диагностики призваны наглядно оценить состояние репродуктивных органов. Наиболее информативной методикой остается УЗИ, которое помогает:
Дополнительно в диагностике мужского бесплодия используются:
Основываясь на очном осмотре, жалобах, анамнезе и данных обследования врач устанавливает причину патологии и подбирает соответствующую терапию. При необходимости уролог-андролог привлекает к лечению коллег смежных областей: эндокринолога, иммунолога, хирурга, инфекциониста и других специалистов.
Лечение бесплодия у мужчин
В современной практике врачи-урологи и репродуктологи используют два варианта лечения: консервативное и хирургическое. Консервативная терапия предполагает два основных этапа:
Качество спермы напрямую зависит от количества гормонов, и, если они вырабатываются в недостаточном объеме, пациенту назначают гормональную терапию. В современной практике используются ГнРГ (гонадотропин- релизинг гормон), гонадотропины (ФСГ, ЛГ) и другие гормональнае препараты стимулирующие выработку сперматозоидов.
В случае, если проблему невозможно устранить консервативным методом или все используемые приемы малоэффективны, специалисты прибегают к хирургическому лечению.
Основными направлениями оперативного вмешательства являются:
Значительно снизить шанс развития бесплодия у мужчин помогут профилактические мероприятия, к которым относятся:
Специалисты Центра репродуктивного здоровья «СМ-клиника» используют в лечении мужского бесплодия только проверенные, многократно опробованные и доказавшие свою эффективность способы. Терапия подбирается для каждого мужчины в индивидуальном порядке с учетом всех особенностей здоровья и жизни пациента.
К сожалению, полностью устранить заболевание удается не всегда. В случае, если лечение проводить нецелесообразно или терапия не дает нужного эффекта, врачи клиники предложат тот или иной вариант вспомогательных репродуктивных технологий.