Рэп неврология у ребенка что это значит
Рэп неврология у ребенка что это значит
Современные методы лечения
Перинатальные поражения ЦНС и их последствия
ГБУ РО«ОКБ им. Н.А. Семашко»
Отделение медицинской реабилитации
для детей с нарушением функции
центральной нервной системы
Зав. отделением, врач высшей квалификационной категории
Рожнова Г.П.
ПЕРИНАТАЛЬНЫЕ ПОРАЖЕНИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ И ИХ ПОСЛЕДСТВИЯ
Практика работы детских неврологов, воспитателей и педагогов дошкольных учреждений и начальных классов школ свидетельствует о том, что за последние годы резко возросло число детей с дефектами речи, недостатками внимания, памяти, повышенной отвлекаемостью и умственной утомляемостью. У многих из таких детей обнаруживаются нарушения социальной адаптации, дефекты осанки,
различные дисфункции желудочно-кишечного тракта и нарушение письма, чтения.
Когда надо обращаться к детскому неврологу, чтобы предотвратить подобные нарушения нервной системы у детей?
Существующая система диспансеризации детей в возрасте до одного года предусматривает осмотры детским неврологом через 3 месяца, что позволяет выявлять нарушение в развитии ребёнка и проводить соответствующие коррекционные мероприятия.
В дальнейшем большая ответственность ложится на родителей, Если вы замечаете какие-либо отклонения в двигательном, психическом, речевом развитии у вашего ребёнка, не ждите, пока «всё пройдёт само по себе», обращайтесь к детскому неврологу.
Когда родителям на приёме невролог говорит: «У Вашего ребёнка перинатальное поражение центральной нервной системы», сразу возникает вопрос: «а с чем это связано и что грозит ребёнку в дальнейшей жизни? Что нам теперь делать?»
Перинатальные поражения центральной нервной системы— это собирательный диагноз, подразумевающий нарушение функции или структуры головного мозга различного происхождения, возникающее в период беременности, родов и первой недели жизни ребёнка.
По своему происхождению и течению все поражения головного мозга перинатального периода условно можно разделить на:
-гипоксически-ишемические, возникающие вследствие недостатка поступления кислорода в организм плода или его утилизации во время беременности (хроническая внутриутробная гипоксия плода) или родов (острая гипоксия плода или асфиксия);
-травматические, чаще всего обусловленные травматическим повреждением головки плода в момент родов ;
Смешанные: гипоксически-травматические поражения центральной нервной системы
Причины развития заболеваний
1. Соматические заболевания матери с явлениями хронической интоксикации
2. Острые инфекционные заболевания или обострение хронических очагов инфекции в организме матери в период беременности
4.Наследственные заболевания и нарушение обмена веществ
5. Патологическое течение беременности ( ранние и поздние токсикозы, угроза прерывания беременности и пр.)
6. Вредные воздействия окружающей среды, неблагоприятная экологическая обстановка (ионизирующее излучение, токсические воздействия, в том числе при применении различных лекарственных веществ, алкоголя, наркотиков, курение; загрязнение окружающей среды солями тяжёлых металлов и пр)
7. Патологическое течение родов ( стремительные роды, слабость родовой деятельности и пр.) и травмы при применении родового пособия.
8. Недоношенность и незрелость плода с различными нарушениями его жизнедеятельности в первые дни жизни.
Основные варианты последствий перинатального поражения центральной нервной системы
1. Полное выздоровление.
2. Задержка психического, моторного или речевого развития.
3. Минимальная мозговая дисфункция (синдром гиперактивности или дефицита внимания)
4. Невротические реакции.
5. Церебрастенический синдром.
6. Синдром вегетативно-висцеральной дисфункции.
9. Детский церебральный паралич.
У детей с последствиями перинатального поражения головного мозга в более старшем возрасте часто отмечаются нарушения адаптации к условиям внешней среды, проявляющиеся различными нарушениями поведения, невротическими проявлениями, синдромом гиперактивности, астеническим синдромом, школьной дезадаптацией, нарушением вегетативно-висцеральных функций и т.д.
Необходимо заметить, что при своевременной диагностике в раннем детском возрасте имеющиеся нарушения нервной системы в подавляющем большинстве случаев могут быть практически полностью устранены коррекционными мероприятиями, а дети в дальнейшем жить полноценной жизнью.
С началом же занятий в школе процесс дезадаптации с проявлениями нарушений высших функций головного мозга, соматических и вегетативных симптомов, сопровождающих минимальную мозговую дисфункцию, нарастает лавинообразно.
Диагностика перинатальных поражений центральной нервной системы
Диагноз перинатального поражения головного мозга может быть поставлен только на основании клинических данных, данные различных методов исследования носят лишь вспомогательный характер и бывают необходимы не для постановки самого диагноза, а для уточнения характера и локализации поражения, оценки динамики заболевания и эффективности лечения.
Зачастую у одного ребёнка встречаются сразу несколько видов перинатального поражения центральной нервной системы. В связи с этим важно провести комплексное обследование ребёнка.
Дополнительные методы исследования в диагностике перинатальных поражений центральной нервной системы.
В последние годы произошло значительное улучшение диагностических возможностей детских медицинских учреждений.
Детям проводятся следующие виды исследовавний при перинатальных поражениях центральной нервной системы:
-Нейросонография( метод эхографической визуализации головного мозга новорождённого и ребёнка до 1 года, пока открыт большой родничок)
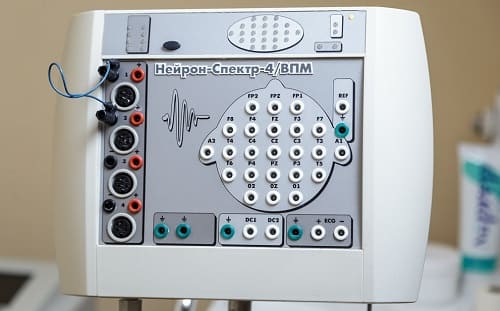
-Электроэнцефалография (метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов головного мозга.)
-Ультразвуковое исследование сосудов головного мозга
—Электронейромиография (исследование нервов, мышц)
-Компьютерная томография ( КТ)
-Магнитно-резонансная томография (МРТ)
-Биохимические анализы крови
— Консультации специалистов (эндокринолог, ортопед, логопед, психолог и др.)
Конкретные методы исследований у Вашего ребёнка определяет невролог на основании данных неврологического статуса на момент осмотра.
Лечение последствий перинатального поражения центральной нервной системы
Поражения головного мозга в перинатальный период являются основной причиной инвалидизации и дезадаптации детей.
Так как у одного ребёнка с последствиями перинатального поражения центральной нервной системы чаще всего отмечается сочетание нескольких синдромов заболевания, лечение должно быть комплексным под контролем врача –невролога при участии психолога, логопеда, ортопеда, педагога-дефектолога.
В Отделении медицинской реабилитации для детей с нарушением функции центральной нервной системы ГБУ РО «Областная клиническая больница имени Н.А. Семашко» имеются круглосуточный и дневной стационары, где проводится диагностика и лечение детей с последствиями перинатального поражения центральной нервной системы с задержкой речевого, психического, двигательного развития, синдромом дефицита внимания, гиперактивности и др.
Для каждого ребёнка составляется индивидуальная программа обследования, медикаментозного, физиотерапевтического лечения, массажа, лечебной физкультуры, при необходимости грязелечение; проводится консультация медицинского психолога, логопеда.
После окончания курса лечения в стационаре больной получает рекомендации для продолжения лечения амбулаторно до следующего курса стационарного лечения. Таким образом, под контролем врача-невролога и психолога проводится лечение и наблюдение за течением заболевания в динамике,
Родители должны помнить, что чем раньше начинается лечение детей с последствиями перинатального поражения центральной нервной системы, тем больше шансов у ребёнка жить полноценной жизнью.
Резидуальная энцефалопатия
Энцефалопатия – это блок заболеваний, объединенных по главному общему признаку: отмиранию нейронов головного мозга из-за недостаточного снабжения кислородом и питательными веществами. Болезнь бывает разных подвидов, и развивается вследствие влияния различных факторов. Болеют и дети.
Резидуальная энцефалопатия головного мозга у детей, школьников и взрослых проявляется речевыми, когнитивными нарушениями и другими симптомами, возникает по различным причинам, среди коих – гипертензионный синдром, лечение которого было прервано или не проводилось в принципе.
Такой вид патологии не отражается отдельно в МКБ 10, но неврологи термином пользуются. Обозначают им поражение мозговой ткани, возникшее в результате не до конца вылеченных или оставленных без внимания хронических заболеваний, органических поражений сосудистой системы мозга.
Причины
Диагноз резидуальная энцефалопатия головного мозга может быть поставлен как взрослому, так и ребенку 13 лет, при этом лечение проводится бесплатно по полису для всех категорий граждан.
Прежде всего нужно выяснить, что стало первопричиной развития поражения нейронов. Иногда это бывают проблемы с органами, удаленными от мозга. Например – с почками [1].
Энцефалопатия резидуального характера у ребенка или подростка, развивается из-за ряда факторов:
Органо-резидуальная энцефалопатия – грубое и серьезное расстройство, когда поражение мозга сочетается с повреждением внутренних органов [2]. Это бывают пороки сердца, сосудов, аномалии легких или пищеварительной системы. К счастью, встречается редко.
С учетом рисков, ребенка женщины с осложненной беременностью и тяжелыми родами, стоит пристально обследовать на предмет патологий. Среди которых может быть найдена и перинатальная энцефалопатия.
Вторичные провоцирующие факторы
Врожденный тип повреждений, как правило связан с аномалиями при формировании плода и осложненным процессом родов.
В свою очередь, приобретенная патология подразделяется на типы в зависимости от причины, ее вызвавшей:
Симптомы
Резид энцефалопатия у детей бывает, как врожденная, так и приобретенная, по степени выраженности симптомов она подразделяется на три степени.
При выявлении заболевания в 1 и 2 степени, стоит рассчитывать на стойкую ремиссию и восстановление поврежденных функций мозга.
По достижении 3 стадии, серое и белое вещество повреждены настолько, что восстановить их невозможно. Терапию адаптируют так, чтоб затормозить дальнейшую гибель нейронов и уменьшить выраженность симптомов.
Несмотря на разные провоцирующие факторы, симптоматика резидуально – органической или резистентной энцефалопатии у детей, в целом, схожая:
Каждый из симптомов сам по себе способен быть проявлением опасной патологии. Одновременное появление сразу 3 и более, достоверно говорит о проблемах со снабжением мозга кислородом.
Диагностика
Перед тем, как лечить диагноз резидуальная энцефалопатия головного мозга у детей, врачу нужно собрать анамнез беременности, родов и раннего послеродового периода. Так можно нащупать причину патологии. Параллельно, на осмотре, оценивают состояние мозга на момент обращения.
Процесс сложный и требует от врача опыта, чуткости. Ибо обследованию часто подвергаются совсем маленькие пациенты.
Без этой информации, подобрать адекватные методы, которые помогут убрать проявления мозговых нарушений, нереально.
Для установления точного диагноза проводят лабораторные анализы, аппаратные методы и процедуры:
После определения общего состояния пациента и проблем, приведших к деградационным процессам в мозгу, врачи могут приступать к лечению.
Лечение
Чтобы вылечить резидуальную энцефалопатию у детей, нужно следовать клиническим рекомендациям профильных врачей. Так как алгоритм для каждого пациента составляется свой, в зависимости от тяжести состояния и причин, его вызвавших.
Для достижения результата используется комбинированный, комплексный подход. В его рамках новорожденных, школьников и взрослых лечат, применяя несколько подходов: медикаментозный компонент, физиотерапию и изменение образа жизни.
Каждая из составляющих крайне важна. Применение препаратов соответствующей направленности стабилизирует кровоток, улучшает снабжение мозга кислородом и отводит от него вредные вещества.
Для улучшения кровообращения обращаются и к физиотерапии:
В некоторых случаях целесообразно оперативное вмешательство [4].
На распорядок жизни, заболевание также оставит свой отпечаток. Новорожденному или школьнику, страдающему резидуальной энцефалопатией с цефалгией, придется придерживаться правил:
При вовремя замеченной и успешно пролеченной болезни, человек с поражением мозга такого типа проживет полноценную и долгую жизнь. В случае соблюдения клинических рекомендаций – с приемлемым качеством и не будучи обузой для близких [5].
Список использованной литературы
Особенности детей с диагнозом резидуальная энцефалопатия головного мозга.Рекомендации учителям.
Особенности детей с диагнозом р езидуальная энцефалопатия головного мозга.
Резидуальная энцефалопатия (далее РЭП) головного мозга – это патология развивающаяся из-за отмирания клеток в центральной нервной системе человека, по причине воздействия различных повреждающих факторов.
При РЭП дети страдают хронической энергетической недостаточностью. Рабочие циклы их мозга сокращаются до 5-15 минут, а релаксационные паузы увеличиваются до 3-5 минут и более. В периоды релаксации “внешняя” деятельность ребенка не прерывается, но совершается автоматически и не осознается. В это время ребенок не воспринимает то, что ему говорят, хотя кажется внимательно слушающим. Если в состоянии “релаксации” ребенок продолжает писать (как это обычно и происходит на уроках русского языка), то результат его работы квалифицируется как дисграфия, т. к. прочесть написанное оказывается невозможно.
Во время релаксационных пауз дети могут продолжать общаться и разговаривать, но оказываются не в состоянии вспомнить свои высказывания. Они могут сказать грубость и пребывать в полной уверенности, что ничего подобного не говорили. Ребенок может взять ручку со стола у соседа, положить к себе в карман и не знать, что она там лежит. Он может толкнуть или ударить кого-то и не помнить этого. Слушая обвинения в свой адрес, дети с РЭП вполне искренне клянутся, что не говорили, не брали, не толкали и это вызывает еще большее возмущение окружающих. Так как свидетелей их проступков много, их часто начинают считать наглыми врунами, хулиганами и воришками. Дети, напротив, приходят к убеждению, что окружающие несправедливы к ним, им начинает казаться, что весь мир ополчился против.
Проблемы самоуправления возникают у ребенка с РЭП не только в периоды релаксации мозга, но и при выполнении любой деятельности в рабочей фазе. Ребенок действует сразу, импульсивно и необдуманно. Поэтому и результаты его действий бывают совершенно неожиданными для него. Учащийся сначала действует и только потом понимает то, что он сделал. Он пытается исправиться, но не может сдержать своих обещаний.
В то время, когда мозг “отключается” и “отдыхает”, ребенок перестает понимать, осмысливать и осознанно перерабатывать по ступающую информацию. Она нигде не фиксируется и не задерживается, поэтому ребенок не помнит, что он в это время делал, не замечает, не осознает, что были какие-то перерывы в его работе.
В течение 40-минутного урока он может “отключиться” несколько раз и многое выпустить из рассказа учителя, не заметив этого. В итоге, он либо перестает понимать, о чем идет речь на уроке, либо у него в голове все эти отрывочные сведения случайно и своеобразно комбинируются, сплюсовываются, что он и выносит с урока. Часто учителя и родители бывают озадачены абсолютно непонятными, “дикими” ошибками детей и оказываются не в состоянии найти им какое-либо разумное объяснение.
Рекомендации для учителей обучающих детей с диагнозом РЭП головного мозга:
Исключительно эффективными оказываются как общие принципы, так и конкретные методы, предлагаемые Гленом Доманом. Его подход строится на четком структурировании информации, которую ребенку предстоит усвоить, разбиении ее на конкретные образные единицы, с последующей организацией их в целостные системы по законам, которые действуют в соответствующей области знаний. Единицей информации обязательно должен быть целостный самостоятельный “образ-факт”, который понятен ребенку, может быть им осмыслен и легко включен в систему его личного опыта.
Системность подачи информации создает системно организованную память, облегчает поиск необходимой информации, развивает мышление. Это значит, что существенно снижаются нагрузки на внимание и систематизацию материала при запоминании. Форма подачи информации также должна быть алгоритмичной, четкой. Должна соблюдаться лаконичность формулировок, оформления, иллюстраций, которые не должны содержать ничего лишнего, незначащего, отвлекающего.
Избегайте ситуаций вызывающих отрицательные эмоции. Отрицательные эмоции, возникающие когда ребенок не в состоянии вспомнить то, что требуется, заставляют его избегать “учебных” ситуаций. Он уже не хочет ни слушать, ни смотреть, чтобы потом не пришлось мучаться при ответе на вопросы. Требуя в обязательном порядке точного воспроизведения всей информации, мы заранее ставим ребенка в ситуацию неуспеха и тем самым разрушаем учебную мотивацию. Естественно, что сильные отрицательные эмоции снижают способность к обучению у любого человека, тем более, у ребенка с РЭП головного мозга. Поэтому наивно ожидать, что он будет лучше что-либо воспринимать или понимать после того, как его хорошенько отругали.
Обстановка на уроках должна быть свободной и непринужденной. Нельзя требовать от детей невозможного: самоконтроль и соблюдение дисциплины исключительно сложны для ребенка с РЭП. Искренние попытки ребенка соблюдать дисциплину (правильно сидеть, не вертеться, не разговаривать и т. д.) и переживания по поводу того, что это никак не получается, еще быстрее приводят к переутомлению и потере работоспособности. Когда на дисциплине не заостряется внимание, а уроки проводятся в игровой форме, дети ведут себя спокойнее и более продуктивно работают (Опыт игрового обучения со специальной разработкой уроков так имеется в школе № 558 Санкт-Петербурга.)
Когда нет запретов, не происходит и накапливания неотреагированной энергии с последующими взрывами. Допуская мелкие дисциплинарные нарушения, можно поддерживать общую хорошую работоспособность.
6. Если учитель видит, что ребенок “выключился”, сидит с отсутвующим взглядом, то в этот момент его не надо трогать: ребенок все равно будет не в состоянии разумно отреагировать.
7. При проведении игровых уроков нужно помнить, что сильные и яркие эмоциональные впечатления могут дезорганизовать деятельность учащегося с диагнозом РЭП головного мозга. Яркие эмоции создают нечто вроде очагов возбуждения и могут нарушить как последующую деятельность, так и результаты предыдущей.
Одним из препятствий в обучении и интеллектуальном развитии детей с РЭП головного мозга является своеобразная защитная форма деятельности, довольно быстро у них формирующаяся. Она выражается в том, что дети стараются делать хоть что-нибудь (все равно что), даже если не понимают, что и как надо делать. Именно в результате подобной защитной деятельности в памяти учащегося застревают какие-то абсурдные сведения, операции, т. е. “информационный шум”, который еще больше дезорганизует их мышление и осложняет обучение.
Органическое поражение мозга
Понятие «органическое поражение мозга у детей» не имеет четкого и однозначного определения.
Но принято считать, что это – целый комплекс нарушений, связанных со структурными патологическими изменениями в тканях головного мозга.
Они могут быть как диффузными (например, появиться вследствие энцефалопатии) так и локализованными (возникнуть в результате опухоли или травмы головного мозга)
У таких детей нарушены функции многих тканей в мозгу и не только, нужно немало времени, чтобы они поменялись на другие или здоровые, которые будут выполнять свои функции правильно.
В современной педиатрии такое явление, к сожалению, это не редкость.
Головной мозг детей подвержен целому ряду негативных воздействий
Более того, невропатологи утверждают, что диагноз «органическое повреждение головного мозга» сегодня можно ставить 9 из 10 пациентов любого возраста.
Просто большая часть таких поражений не дает о себе знать.
Симптомы ОПМ ярко проявляются тогда, когда изменением подверглись от 20 до 50% органа.
Если же повреждение охватило больше половины мозга, тогда стоит говорить о серьезных признаках болезни, носящих стойкий патологический характер.
Но есть и другая сторона медали: часто не слишком квалифицированные специалисты просто злоупотребляют данным диагнозом, не желая глубоко анализировать характер неврологической патологии у ребенка.
В медицине существует классификация недугов, которые можно объединить под термином ОПМ (органическое поражение мозга).
Заболевания, относящиеся к органическим поражениям головного мозга:
Гидроцефалии
Врожденные аномалии развития головного мозга
Детский церебральный паралич ДЦП
Нарушения, вызванные внутриутробными инфекциями
Группа заболеваний, вызванных поражением центральной нервной системы (ЦНС)
Каждый недуг, входящий в эту группу, характеризуется множеством нюансов – имеет свою природу и развивается особым образом
От причины развития болезни во многом зависит и характер его лечения
Существует несколько основных причин возникновения органического поражения головного мозга у детей
Другие уточненные нарушения, возникшие в перинатальном периоде
Общая информация
Краткое описание
Протокол «Другие уточненные нарушения, возникшие в перинатальном периоде»
Код по МКБ-10: Р 96.8
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация перинатальных поражений нервной системы (Ю.А. Якунин с соавт. 1979 г., Н.Н. Петрухин 1999 г.)
Острый период
II. Гипоксически-геморрагические поражения ЦНС:
— внутрижелудочковые кровоизлияния 1 степени;
— внутрижелудочковые кровоизлияния 2 степени;
— внутрижелудочковые кровоизлияния 3 степени;
— паренхиматозные кровоизлияния в полушариях мозга и мозжечка;
— первичные субарахноидальные кровоизлияния;
— эпидуральные гематомы спинного мозга;
— сочетанные ишемически-геморрагические поражения мозга.
III. Травматические повреждения нервной системы:
— внутричерепная родовая травма;
— родовая травма спинного мозга;
IV. Нарушение деятельности ЦНС вследствие системных метаболических и токсических причин;
— билирубиновая энцефалопатия (ядерная желтуха);
V. Инфекционные поражения ЦНС;
— внутриутробные инфекции (TORCH);
Восстановительный период
I. Топика поражения:
— миелопатия (спинной мозг);
— нейропатия (периферические нервы).
II. Клинические проявления:
— гипервозбудимость (повышенная нервно-рефлекторная возбудимость);
— двигательные нарушения (центральные и периферические парезы, эктрапирамидные и мозжечковые расстройства);
— задержка психомоторного и доречевого развития. Нарушение формирования корковых функций.
III. Возможные исходы:
1. Выздоровление. Физиологическое нервно-психическое развитие.
3. Энцефалопатия. Патологический вариант развития (формирование двигательного дефекта в виде центральных и периферических парезов, экстрапирамидных и мозжечковых расстройств, грубые нарушения корковых функций, симптоматическая эпилепсия, гидроцефалия, иное расстройство, способствующее нарушению адаптации ребенка в социальной среде).
Диагностика
Диагностические критерии
Лабораторные исследования:
1. ИФА на токсоплазмоз или цитомегаловирус.
2. Общий анализ крови.
3. Общий анализ мочи.
4. Кал на яйца глист.
Инструментальные исследования: нейросонография (НСГ).
I. Преимущества метода:
— относительная простота и быстрое исследование, не требуется подготовка больного;
— отсутствие ионизирующего воздействия;
— высокая информативность метода;
— результаты сопоставимы с КТ и МРТ;
II. Недостатки метода НСГ:
— проведение исследования ограничено периодом закрытия родничка;
— невозможность выполнения НСГ через кость;
— малая информативность метода при диагностике поверхностно расположенных патологических интракраниальных пространств.
III. Диагностические возможности НСГ:
1. Геморрагические инсульты.
2. Неонатальная гипоксически-ишемическая энцефалопатия.
3. Нейроинфекции (внутриутробные и постнатальные).
4. Пороки и дисгенезия мозга.
5. Острая черепно-мозговая травма.
6. Объемные образования.
7. Исходы церебральных инсультов (гидроцефалия, атрофия, кисты).
Грубым проявлением общемозговых изменений ЭЭГ и больных с ПЭП является эпилептическая активность: заостренные колебания θ и δ-диапозонов и эпилептические комплексы пик-волна, пики; гипсаритмия. Асимметрично выраженные изменения ЭЭГ целесообразно подразделять на общие межполушарные и регионарные асимметрии. Очаговые изменения чаще всего выявляются на фоне общемозговых изменений.
Показания для консультации специалистов:
Основные диагностические мероприятия:
— общий анализ крови;
— ИФА на токсоплазмоз;
— ИФА на цитомегаловирус.
Дополнительные диагностические мероприятия:
— компьютерная томография головного мозга;
— УЗИ органов брюшной полости;
— МРТ головного мозга;
— ЭЭГ видео мониторинг;
Дифференциальный диагноз
Нозология
Начало заболевания
Характерные симптомы
Биохимия, инструментальные данные
От повышенной нервно-рефлекторной возбудимости до очаговой неврологической патологии.
Диффузная мышечная гипотония, гипорефлексия. Миопатический симптомокомплекс, задержка моторного развития, костно-суставные деформации. Прогрессирующее течение.
Отсутствие нарушений в период новорожденности.
Двигательные расстройства, мышечная гипо-, затем гипертония, атаксия. Прогрессирующее течение, судороги, спастические параличи, парезы, нарастающее снижение интеллекта, гиперкинезы.
КТ головного мозга: обширные двусторонние очаги пониженной плотности.
Отсутствие нарушений в периоде новорожденности.
Характерный внешний вид больного: гротескные черты лица, вдавленная переносица, толстые губы, низкий рост. Задержка развития нервно-психических статических функций, недоразвитие речи.
Присутствие в моче кислых мукополисахаридов.
Спинальная мышечная амиотрофия Верднига-Гоффманна
С рождения или с 5-6 месячного возраста.
Генерализованная гипотония, гипо- арефлексия, фасцикуляции в мышцах спины, проксимальных отделов конечностей.
Первые симптомы могут появиться уже в родильном доме (приступы остановки дыхания, желтуха), но чаще развиваются в первые месяцы жизни.
Специфический внешний вид больного: небольшой рост, короткие конечности, кисти и стопы широкие, запавшая переносица, отечные веки, большой язык, кожа сухая, волосы ломкие. Задержка психомоторного развития, диффузная мышечная гипотония. Как правило, отмечаются запоры, брадикардия. Очень характерен желтовато-землистый цвет кожи.
Аплазия или недостаточность функции щитовидной железы. Задержка появления ядер окостенения.
Отсутствие нарушений в период новорожденности. Начало заболевания 1-2 года.
Атаксия, гиперкинезы, снижение интеллекта, телеангиоэктазии, пигментные пятна, часто патология легких.
Атрофия червя и полушарий мозжечка, высокий уровень сывороточного α-фенопротеина.
Первые проявления с 1-3 месяцев.
Мышечная гипотония, повышенная потливость
Нейросонография без структурных изменений.
Дети рождаются здоровыми, заболевание проявляется с 3-6 месячного возраста: приостановление в психоречевом и моторном развитии.
Повышение фенилаланина в крови, положительная проба Фелинга.
Лечение
Тактика лечения: эффективность реабилитационной терапии в восстановительном периоде основана на раннем начале лечения, тактика лечения зависит от клинических проявлений перинатальной энцефалопатии.
Цель лечения: формирование установочных рефлексов и произвольной моторики, подавление патологических тонических шейных и лабиринтных рефлексов, порочных установок конечностей, стимуляция психического, речевого и познавательного развития, купирование приступов судорог.
Немедикаментозное лечение:
— занятия с логопедом с целью стимуляции речевого развития;
— занятия с психологом с целью стимуляции познавательного развития;
Медикаментозное лечение: симптоматическое.
При эпилептическом синдроме назначается противосудорожная терапия. Учитывая полиморфизм эпилептических припадков у детей раннего возраста (синдром Веста, миоклонии, атипичные абсансы, тонико-клонические судороги) базисной терапией являются вальпроаты в дозе 20-50 мг на кг массы в сутки. Начальная доза 10 мг на кг в сутки, в последующем ее ежедневно повышают на 5-10 мг на кг в сутки. При неэффективности назначается комбинированная терапия.
При повышенной нервно-рефлекторной возбудимости назначается седативная терапия: ново-пассит в растворе внутрь, ноофен, фенобарбитал в дозе 0,001 на кг массы, микстура с цитралью.
Нейропротекторы с целью улучшения обменных процессов в головном мозгу:
— церебролизин по 0,3 мл/кг/сут. в/м;
— актовегин, самый мощный антигипоксант, используемый как для лечения, так и для профилактики гипоксически-ишемических повреждений ЦНС;
— инстенон уникальный комбинированный препарат, состоящий из трех компонентов: гексобендина, этамивана и этолфиллина, действующих на различные звенья патогенеза гипоксически-ишемических повреждений ЦНС. Мощный комбинированный активатор кровообращения и метаболизма головного мозга;
— гинкго-билоба (танакан), таблетки, питьевой раствор. Препарат улучшает клеточный метаболизм, обладает сосудорегулирующим и противоотечным действием.
При спастических парезах в практике широко используются миоспазмолитики: толперизон, тизанидин, баклофен.
Профилактические мероприятия:
— вирусных и бактериальных инфекций.
Дальнейшее ведение: диспансерное наблюдение у невропатолога по месту жительства; при эпилептическом синдроме продолжать применение противосудорожной терапии длительно без перерыва; при двигательных нарушениях регулярные занятия ЛФК, выполнять задания логопеда, психолога с целью активации познавательного и речевого развития.
Перечень основных медикаментов:
1. Актовегин, ампулы 2 мл, 80 мг
2. Винпоцетин (кавинтон), таблетки 5 мг
3. Гинкго-билоба (танакан), питьевой раствор 30 мл (1 доза=1 мл =40 мг)
4. Магния лактат+пиридоксин гидрохлорид, таблетки (Магне В6)
5. Пирацетам, ампулы 5 мл 20%
6. Пиридоксин гидрохлорид, ампулы 5% 1 мл (витамин В6)
7. Пиритинол (энцефабол) суспензия 100 мг/ 5 мл, флакон 200 мл
8. Тиамин бромид, ампулы 5% 1,0
9. Фолиевая кислота, таблетки 0,001
10. Цианокобаламин, ампулы 200 мкг
Перечень дополнительных медикаментов:
2. Аспаркам, таблетки
3. Ацетозоламид (диакарб), таблетки 0,25
4. Ацикловир, ампулы
5. Ацикловир, таблетки
6. Баклофен, таблетки 10 мг
7. Виферон, свечи 150 МЕ
8. Гинкго Билоба (танакан), таблетки 40 мг
9. Гопантеновая кислота (пантокальцин, фенибут), таблетки 0,25
10. Депакин, сироп 150 мл с дозированной ложкой
11. Инстенон, ампулы 2 мл, таблетки
12. Карбамазепин, таблетки 200 мг
13. Клоназепам, таблетки 2 мг
14. Конвулекс, раствор для приема внутрь
15. Конвулекс, сироп 1 мл/50 мг
16. Магнезия сульфат, ампулы 25%, 5 мл
17. Микстура с цитралью
18. Нейромультивит, таблетки (витамин В1, В6, В12)
19. Неуробекс, таблетки (витамин В1, В6, В12)
20. Ново-пассит, раствор для приема внутрь
21. Ноофен, таблетки 0,25
22. Тиамин бромид 5%, 1 мл (витамин В1)
23. Тизанидин (сирдалуд), таблетки 2 мг
24. Толпиризон, драже 50 мг
25. Фенобарбитал, таблетки 0,05 и 0,1
26. Церебролизин, ампулы 1,0 мл
27. Циннаризин, таблетки 25 мг
Индикаторы эффективности лечения: купирование симптомов возбуждения ЦНС и приступов судорог, активизация психоречевого и моторного развития, задержка тонических рефлексов, становление двигательных навыков.
Госпитализация
Показания для госпитализации (плановая): задержка темпов психоречевого и моторного развития, беспокойство, приступы судорог, парезы, нарушение сна
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3