Рсц что это такое в медицине
Показания
Эндоскопическое обследование показано для диагностики заболеваний кишечника и своевременного их лечения. К нему следует прибегать в следующих случаях:
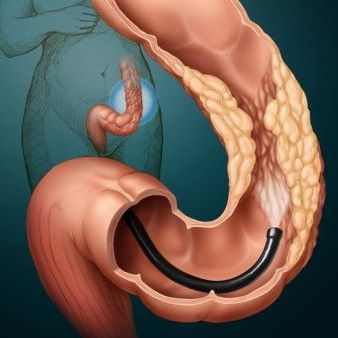
Ректороманоскопия позволяет выполнить осмотр слизистой оболочки кишечника на расстоянии 15-30 см от ануса, диагностировать патологии, сделать забор ткани и выполнить несложные операции. Аппаратное исследование также может выступать в качестве подготовительной процедуры перед другими медицинскими манипуляциями.
Возможные риски
Эндоскопическое обследование – абсолютно безопасный метод диагностики. Однако существуют некоторые противопоказания. Если у Вас диагностированы острые воспалительные процессы в области заднего прохода, лучше сделать РРС после стабилизации состояния. При остром парапроктите, глубоких трещинах, остром геморрое с тромбозом узлов не стоит прибегать к эндоскопическому обследованию прямой кишки.
Прямым противопоказанием к процедуре является тяжелое состояние пациента (выраженная сердечно-сосудистая недостаточность, нарушения мозгового кровообращения, тяжелая степень дыхательной недостаточности). То есть случаи, когда риск нанесения ущерба здоровью превышает целесообразность проведения аппаратного осмотра.
Польза
Исследование проводится с профилактической, диагностической и лечебной целями. Чтобы вовремя выявить опухоль, полипы или другие образования, не допустить их развития, людям старше 40 лет рекомендуется 1 раз в год проходить обследование.
Если пациенту предстоит рентгенологическая томография толстой кишки, также предварительно рекомендуется сделать RRS. Многие незначительные, но серьезные изменения в кишечнике диагностируются исключительно эндоскопически.
Подготовка к ректороманоскопии
Перед проведением процедуры необходимо выполнить очистку кишечника. Также рекомендуется за 24-48 часов до обследования соблюдать диету (не употреблять фрукты, овощи и грубую пищу). Часто процедуру проводят только натощак. Для предварительной очистки кишечника выполняются клизмы (вечером накануне и утром в день обследования) или микроклизмы со слабительным эффектом (за 30-40 мин. до процедуры). Также могут применяться слабительные медикаменты.
Этапы
При проведении манипуляции пациент занимает коленно-локтевую позу или ложится на левый бок. Тубус обильно смазывается вазелином и вводится в прямую кишку на глубину 4-5 см. Для расправления складок слизистой в ректороманоскоп нагнетается воздух. При грамотном и внимательном поведении врача удается сделать RRS абсолютно безболезненно и нетравматично для пациента.
Какую медицинскую помощь жителям Подмосковья оказывают в региональных сосудистых центрах
В 2021 году в Королеве, Ступине и Одинцове открылись три региональных сосудистых центра (РСЦ). Специализированные лечебные подразделения начали создавать в 2013 году в рамках реализации указа Президента России «О совершенствовании государственной политики в сфере здравоохранения» и региональной профильной программы. Первый РСЦ заработал на базе Мытищинской городской клинической больницы, а первичные сосудистые отделения открылись в Клину, Можайске, Долгопрудном, Орехово-Зуеве и Коломне. О том, какую помощь жителям региона с заболеваниями сердечно-сосудистой системы оказывают в центрах и где в ближайшее время откроются новые подразделения, читайте в материале mosreg.ru.
Высокотехнологичная медпомощь по полису ОМС
На сегодняшний день в Московской области функционируют 16 специализированных лечебных подразделений на базе подмосковных стационаров для помощи пациентам с заболеваниями сердца и сосудов. Центры работают на базе Реутовской, Королевской, Егорьевской, Подольской и Красногорской городских клинических больниц. Также они расположены в Дмитровской, Люберецкой, Жуковской, Воскресенской первой, Коломенской, Долгопрудненской, Домодедовской, Сергиево-Посадской, Мытищинской, Одинцовской и Ступинской больницах. Кроме того, в регионе работают 15 первичных сосудистых отделений на базе различных лечебных учреждений.
Здесь в экстренном и плановом порядке оказывается высокотехнологичная медицинская помощь пациентам с инфарктами, инсультами и другими опасными заболеваниями сердца и сосудов. По информации пресс-службы регионального Минздрава, с начала 2021 года более 10 тысяч человек получили медпомощь такого профиля.
В РСЦ и первичных отделениях работают кардиологи, реаниматологи, эндоваскулярные хирурги, кардиохирурги, неврологи, нейрохирурги и другие высококвалифицированные специалисты. Диагностика и лечение проводятся бесплатно при наличии у пациента полиса ОМС.
На уровне мировых стандартов
Воробьев в больнице Королева
Специализированные подразделения подмосковных клиник оснащены современным оборудованием, парк которого постоянно обновляется. По информации регионального Минздрава, в 2019 году было закуплено и поставлено в медорганизации региона 369 единиц оборудования для диагностики и лечения сердечно-сосудистых заболеваний на 1,2 миллиарда рублей: ангиографы, видеоэндоскопические стойки, аппараты УЗИ, холтеры. В 2020 году стационары региона получили 947 единиц такой медтехники.
Высокотехнологичное оборудование позволяет проводить диагностику и лечение пациентов малоинвазивными способами. Например, для экстренного удаления тромба при инсульте в бедренную артерию пациента через небольшой разрез вводится катетер, который перемещают в аорту, а затем в сосуд головного мозга, где находится тромб. За всеми этапами операции хирург следит с помощью мониторов.
Опыт работы специалистов показал, что щадящие методы лечения позволяют успешно оказывать помощь пациентам, в том числе, старше 90 лет, имеющим сопутствующие заболевания. Для этого применяются современные методы диагностики, такие как коронарография, вентрикулография, ангиография, флебография и другие. Также используются передовые технологии лечения: тромболизис, тромбоэкстракции, стентирование артерий, эмболизация аневризм и мальформаций артерий головного мозга при геморрагическом инсульте, различные операции на артериях и венах, имплантация кава-фильтра.
Оперативность – залог успеха
Воробьев в больнице Королева
По мнению главного внештатного кардиолога регионального Минздрава Марии Глезер, терапевтическое окно для эффективного лечения инсульта составляет около четырех часов, необратимые последствия при инфаркте наступают через два часа, если не оказывается медицинская помощь. Поэтому, при появлении у пациента первых признаков сосудистой катастрофы необходимо как можно быстрее вызывать скорую помощь.
«Важно, чтобы пациент вовремя поступил в сосудистый центр, где есть свободный ангиограф, и ему будет оказана высокотехнологичная медицинская помощь в кратчайшие сроки. Для этого мы развиваем в Подмосковье сеть региональных сосудистых центров», – сказала заместитель председателя правительства Московской области – министр здравоохранения региона Светлана Стригункова.
С этой же целью все региональные сосудистые центры подключены к единой информационной системе, что позволяет бригадам скорой помощи своевременно получать информацию о лечебном учреждении, где есть свободная операционная, оснащенная необходимым оборудованием, и оперативно доставлять туда больного.
По информации пресс-службы регионального Минздрава, за девять месяцев 2021 года в более чем 94% случаев время доезда бригад скорой медицинской помощи на вызовы к пациентам с подозрением на диагноз «острый коронарный синдром» или «острое нарушение мозгового кровообращения» составило менее 20 минут.
Какие центры открыли в 2021 году
Воробьев в больнице Королева
Весной 2021 года были открыты сразу два региональных сосудистых центра. Новое подразделение заработало на базе Ступинской областной клинической больницы.
РСЦ открылся и в Одинцове. По информации пресс-службы местной администрации, лечение пациентов проводится в палатах интенсивной терапии кардиологического и неврологического профиля. В центре функционирует рентген-операционная. Она оснащена универсальной агиографической системой Siemens Artis Zee, системой ультразвуковой визуализации экспертного класса для исследования сердца и сосудов, электрохирургическим аппаратом с аргоноплазменной коагуляцией и другой аппаратурой для оказания высокотехнологичной медицинской помощи.
В июне 2021 года в Королевской городской больнице заработал региональный сосудистый центр, созданный на базе кардиологического и неврологического отделений, а также отделения рентгенохирургических методов диагностики и лечения. Здесь высококлассные специалисты проводят профилактику и лечение заболеваний сосудов головного мозга и сердца.
В 2022 году запланировано открытие регионального сосудистого центра в Орехово-Зуеве.
Нарушение ритма сердца и проводимости (аритмии сердца)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Практически у 80% пациентов с ишемической болезнью сердца регистрируются аритмии различного характера и до 65% из них угрожают жизни. НРС могут быть самостоятельными или являться осложнением заболеваний сердечно-сосудистой системы и других органов и систем
С учетом частоты сердечных сокращений их можно подразделить на две большие группы:
1. Брадиаритмии:
2. Тахиаритмии:
Важно отличать нарушения ритма сердца, вызванные органическим (необратимым) поражением миокарда, и функциональные нарушения. Как правило, функциональные нарушения встречаются при здоровом сердце и могут быть вызваны психогенными, рефлекторными и гуморальными расстройствами. Функциональные нарушения ритма сердца встречаются достаточно часто, важно выявить и исключить вызывающие их причины, что позволит избавить человека от аритмии.
Органические нарушения возникают при: коронарной ишемии, гемодинамических пороках сердца и крупных сосудов, сердечной недостаточности, гипертонии. Они могут появляться при токсическом воздействии (медикаментозных препаратов, алкоголя и др.) или инфекционно токсическом (ревматизм, вирусные инфекции, миокардиты различной этиологии и др.), гормональных сдвигах. Аритмии бывают врожденные (синдром WPW, врожденная АВ блокада и др.) и приобретенными, вызванные внешними воздействиями (миокардит,операции и травмы сердца и др.).
Основные симптомы (проявления аритмий)
Брадиаритмии:
Тахиаритмии:
Обычно диагностика аритмий осуществляется врачом поликлиники, кардиологом или врачом скорой помощи. Имеет значение сбор анамнеза, физикальное обследование, и различные инструментально-диагностические методы. Наиболее важным является регистрация НРС на ЭКГ (для предъявления аритмологу).
На сегодняшний день в специализированных или многопрофильных клиниках пациентов консультирует врач кардиохирург-аритмолог и определяет необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения нарушения ритма сердца. В нашей Клинике есть все необходимые ресурсы для диагностики и лечения аритмий
К методам диагностики нарушения ритма сердца относят:
Тилт-тест – проба с пассивным ортостазом. Проводится на специальном поворотном столе. Позволят выявить или исключить связь между развитием обморочных состояний и нарушениями сердечного ритма.
Лечение аритмий: хирургическая коррекция нарушений ритма сердца
В нашей Клинике выбор способа лечения нарушения ритма сердца осуществляется специа-листом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Российского кардиологического обще-ства, Всероссийского научного общества аритмологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, если неизвестен и не учитывается характер, механизм и причина аритмии.
Существует несколько способов лечения нарушения ритма сердца:
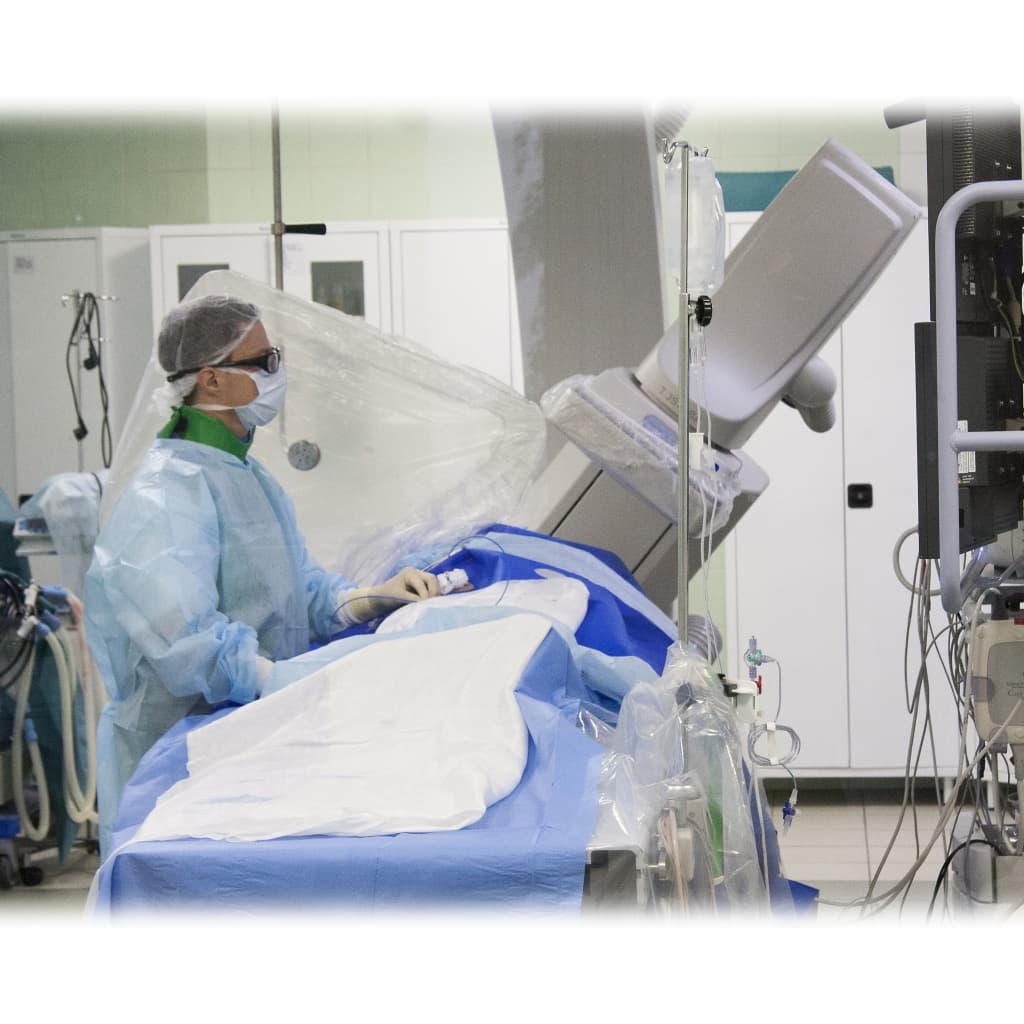
Операция выполняется под местной анестезией в условиях рентгеноперационной длительностью до 40-55 минут.
Эффективным и радикальным методом лечения тахиаритмий является катетерная аблация (деструкция) очага аритмии. Операция, в среднем, длится не более 1 часа, и через сутки пациент может быть выписан из стационара.




