Резекция или шунтирование желудка что выбрать
Хирургия снижения веса
Хирургия снижения веса ¦ Лечение ожирения в Германии ¦ Резекция желудка – преимущества перед бандажированием и шунтированием
Резекция желудка – преимущества перед бандажированием и шунтированием
Резекция желудка (гастропластика, рукавная, уменьшающая, тубулярная, вертикальная резекция желудка) получила в последнее время большое распространение среди других бариатрических операций. Эту операцию характеризуют как наиболее эффективную и малотравматичную.
Резекция желудка – это операция для лечения ожирения основанная на принципе рестрикции, то есть сужения верхних отделов желудочно-кишечного тракта с целью ограничения количества поступающей пищи.
При операции формируется протяженная узкая желудочная трубка по типу рукава, что и послужило причиной такого названия. В результате операции затрудняется прохождение твердой пищи на участке от пищевода вплоть до антрального (то есть конечного) отдела желудка.
Будучи равномерно суженным, желудок во всех участках подвергается одинаковому давлению, а значит, не может растянуться только в одном каком-то месте (как при вертикальной бандажированной гастропластике), и, к тому же, пища, идущая по такому длинному и очень узкому каналу, преодолевает весомое сопротивление и, на время задерживаясь, вызывает появление стойкого чувства насыщения даже при очень малом своём количестве.
Преимущества продольной резекции перед бандажированием желудка
В отличие от бандажирования желудка, после лапароскопической продольной резекции желудка в организме не остается инородного материала (силикона).
Снижение веса начинается сразу после операции, завершается раньше, чем после бандажирования и не зависит от дополнительных манипуляций с регулируемой системой, а фактически определяется новой анатомией желудка.
Эффективность лапароскопической рукавной резекции желудка выше бандажирования.
Преимущества продольной резекции перед шунтированием желудка
Технически лапароскопическая рукавная резекция желудка легче, чем процедура шунтирования желудка, хотя и не всегда также эффективна.
Резекция желудка позволяет избежать некоторых специфических осложнений, сопряженных с шунтированием. Благодаря тому, что при продольной резекции желудка кишечник остается незатронутым, практически исчезает риск развития белководефицитных состояний, недостатка железа, кальция и других микроэлементов, а также витаминов в организме.
При необходимости резекцию желудка можно всегда дополнить кишечным этапом, переделав ее в желудочное либо билиопанкреатическое шунтирование.
При лапароскопической рукавной резекции желудка для осуществления пересечения и последующего сшивания резецированного желудка, как и при других современных бариатрических вмешательствах, применяется специальная эндохирургическая техника, дающая возможность сделать процедуру минимально травматичной для пациента.
Информация о бариатрической операции в клинике Саксенхаузен
(495) 506-61-01 — справочная по хирургии снижения веса
Во время Конференции будут проходить онлайн трансляции реконструктивных бариатрических операций. Доктора Феденко Вадим Викторович и Евдошенко Владимир Викторович приглашены на данную конференцию в качестве ведущих экспертов в области бариатрической хирургии. Подробнее.
Лечение ожирения в Испании
Лечение ожирения в России
На сегодняшний день врачи «Национальной Бариатрической Практики» располагают наибольшим опытом хирургии ожирения в нашей стране. Более 70% бариатрических операций в России делают здесь Подробнее
Бандажирование через единый доступ SILS в Москве
Желудочное шунтирование в Эстонии
На настоящий момент в Северо-Эстонской региональной больнице проведено более 600 бариатрических операций. Преобладающей операционной методикой является лапароскопическое шунтирование желудка. Подробнее
Виды бариатрических операций
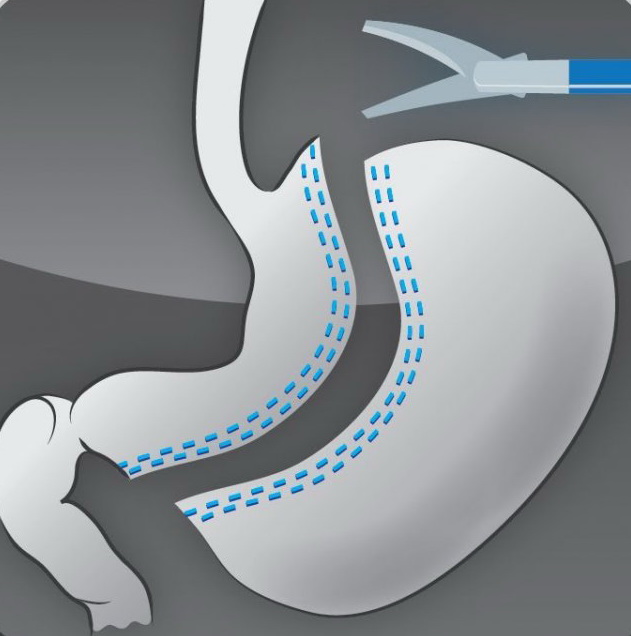
Продольная резекция желудка (ПРЖ) (син: рукавная резекция желудка, Sleeve Gastrectomy )
Вид гастропластики при котором удаляется большая часть желудка с уменьшением объема последнего до 100-150 мл, при изначальном объеме 1500-2000 мл. Выполняется лапароскопическим доступом с помощью специальных сшивающих аппаратов.
ПРЖ применяется с 1980 года, удерживает 2 место по частоте после шунтирующих операций.
Механизмы действия операции:
Преимуществом гастропластики является сохранение естественного пассажа пищи через все отделы пищеварительного тракта, что позволяет избежать метаболических нарушений, а также относительная простота выполнения.
Основным недостатком является менее выраженная и менее устойчивая потеря массы тела и непереносимость многих продуктов после операции.
ПРЖ может выполняться как в качестве самостоятельной операции, так и в качестве первого этапа с возможностью выполнения в дальнейшем шунтирующих операций у пациентов с крайней степенью ожирения.
Вид комбинированной операции, заключается в формировании «маленького желудка», объемом 20-30 мл и хирургического «выключения» начальных отделов тонкой кишки, так что пища и пищеварительные соки смешиваются только в средней части тонкой кишки обеспечивая уменьшение усвоения питательных веществ.
Операция гастрошунтирования применяется с 1966 года. Дальнейшее развитие она получила в 1977 году по мере внедрения в практику сшивающих аппаратов. На протяжении многих лет является наиболее популярной операцией в мире и большинством хирургов считается «золотыми стандартом» бариатрической хирургии.
При шунтировании достигается более значительная потеря веса, чем при ПЖР. Потеря лишнего веса в среднем составляет 61,6%.
Механизмы действия операции:
Преимуществом шунтирования желудка является интенсивное снижение веса. Данный метод шунтирования желудка приводит к потере 60-70% избыточного веса. Примерно у 80% страдающих ожирением в результате шунтирования желудка наблюдается ремиссия сахарного диабета, вызванного ожирением, что означает значительное снижение риска смертности, значительно улучшает качество жизни оперированного человека.
Недостатком данной операции является изменение анатомии и физиологии желудочно-кишечного тракта, что требует от пациенты соблюдение рекомендаций лечащего врача, во избежание послеоперационных осложнений. После операции у полных людей может развиться так называемый «демпинг-синдром». Организм не может переносить пищу с высоким содержанием сахара или жира. В результате данные продукты вызывают тошноту и диарею. Хотя для эффективной потери веса подобную пищу следует избегать в любом случае. После желудочного шунтирования требуется пожизненный дополнительный прием витаминов и микроэлементов.
! Учитывая мальабсорбтивный компонент со стимуляцией продукции эндогенных гормонов-инкретинов, повышающих в ответ на прием пищи продукцию инсулина, операция может быть рекомендована пациентам с сахарным диабетом 2 типа и ИМТ более 35 кг/м2.
Минигастрошунтирование (МГШ) (mini gastric bypass (MGB) — желудочное шунтирование с одним анастомозом
Относительно новая комбинированная бариатрическая операция, была внедрена в клиническую практику в 1997 году американским хирургом Rutledge R
При МГШ из желудка выкраивается тонкая узкая трубка объемом около 50 мл, аналогичная желудочному рукаву при продольной резекции желудка и накладывается один анастомоз между этим рукавом и петлей тонкой кишки на расстоянии 150-200 см от связки Трейтца. Около двух метров тонкой кишки выключается из пищеварения. В отличие от ГШ сохраняется пилорический жом желудка, препятствующий обратному забросу желчи.
Преимуществом МГШ перед продольной резекцией желудка является более выраженный и стойкий эффект снижения массы тела за счет подключения мальабсорбтивного компонента. Относительного классического гастрошунтирования, МГШ более проста технически, меньше накладывается анастомозов, меньше процент хирургических осложнений при сопоставимых результатах. Питательные нарушение ниже, чем при классическом гастрошунтировании и редко имеют выраженный характер.
Недостатком является то, что как и после классического желудочного шунтирования в послеоперационном периоде потребуется пожизненный прием витаминов и микроэлементов.
!Учитывая мальабсорбтивный компонент со стимуляцией продукции эндогенных гормонов-инкретинов, повышающих в ответ на прием пищи продукцию инсулина, операция может быть рекомендована пациентам с сахарным диабетом 2 типа и ИМТ более 35 кг/м2.
Билиопанкреатическое шунтирование (БПШ) (BPD / DS).
Наиболее сложная комбинированная операция, которая составляет менее 3 процентов всех операций бариатрической хирургии. БПШ применяется в бариатрической хирургии с 1976-го года, современная модификация операции – с начала 1990-х годов.
Во время хирургического вмешательства проводится удаление значительной части желудка, с изменением его формы в узкую трубку объемом 100-120 мл и наложение двух анастомозов (между культей желудка и кишкой, между двумя отделами тонкой кишки) таким образом что происходит хирургическое выключение большей части тонкой кишки. Пищевой комок и пищеварительные соки, необходимые для переваривания пищи, встречаются в конечной части тонкой кишки, что и приводит к выраженной мальабсорбции.
Преимуществом операции является то, что н а сегодняшний день БПШ является наиболее эффективной операцией в отношении ожирения, обеспечивающей необратимую потерю 70% избыточной массы тела, независимо от пищевого поведения пациента. Р емиссия СД2 достигается в 95-99% случаев.
Недостатками операции БПШ являются развитие поздних специфических осложнений, связанных с нарушением всасывания, таких как анемия, белковая и минеральная недостаточность, деминерализация костей, периферическая нейро- и энцефалопатия. Техническая сложность. Пожизненный прием витаминов и микроэлементов.
! Эта операция, как правило, лучше всего подходит пациентам, которые должны терять экстремальное количество веса
Одноанастомозное дуоденоилеошунтирование с продольной резекцией желудка (ОАДИШ-ПРЖ) (SADI — single anastomosis duodenoileal bypass)
Предложена в 2007 году группой испанских хирургов, как новая модификация операции БПШ, воспроизводящая ее метаболические эффекты. Данное вмешательство занимает промежуточное положение между шунтированием желудка и БПШ. Операция SADI состоит из двух компонентов: удаление значительной части желудка, с изменением его формы в узкую трубку объемом 100-120 мл, как при продольной резекции желудка и наложение одного желудочно-кишечного анастомоза. Культя 12-перстной кишки анастомозируется с подвздошной кишкой на расстоянии 200 см от илеоцекального угла.
Преимуществом по сравнением с БПШ является существенное упрощение ее технического выполнения. Новые изменения позволили значительно повысить степень безопасности применяемой методики, сократить время и количество типичных осложнений связанных с наложением дополнительного анастомоза. Так же отмечается уменьшение избыточного синдрома мальабсорбции. при сильном и стабильном эффект в отношении снижении веса, диабета и липидных нарушений, как БПШ.
Недостатком данной операции, как и любых шунтирующих вмешательств является п ожизненный прием витаминов и микроэлементов.
! SADI может выполняться как в качестве самостоятельной операции, так и в качестве второго этапа при недостаточном эффекте после выполнения ПРЖ.
! Данная операция показана пациентам с ИМТ 40 и выше, а так же пациентам с сахарным диабетом 2 типа (с ИМТ 30 и выше) и пациентам, которым была ранее выполнена ПРЖ и которые не смогли добиться желаемого веса.
Шунтирование желудка против Рукавной резекции желудка
Выберите тему:
Шунтирование желудка и рукавная резекция желудка бариатрические операции для людей, чей ИМТ от 40 и выше, либо в случае, если ИМТ от 35 и выше, когда человек страдает от таких серьёзных заболеваний, как гипертония, сахарный диабет, бесплодие и т.д. Если человек болен сахарным диабетом второго типа, тогда бариатрическая хирургия может быть применима, если ИМТ выше 30. Оба метода высокоэффективны. Однако, техника, результаты и потенциальные проблемы могут сильно различаться.
Техника исполнения
Обе этих операции выполняются лапароскопически. Для этого делают несколько небольших надрезов в брюшной полости для лапароскопа (небольшой трубки, оснащённой камерой и светом), а так же всех остальные необходимых инструментов, которые должны быть введены в брюшную полость.
В процессе шунтирования желудка брюшная полость разделяется на две части. Специальная сумка (стома) сделана для верхней и меньшей, нижней, части живота. Создаётся новый путь, проходящий через середину тонкой кишки, который соединяется с малым мешком в желудке. Это процедура обхода нижней части желудка (в том числе его пилорической части) и верхней части тонкой кишки. Процедура сокращения размера пищеварительного тракта заставляет человека терять значительную часть лишнего веса. Операция обычно длится полтора часа под общим наркозом. Весь процесс обычно занимает от 2 до 3 месяцев с полным восстановлением.
При рукавной резекции хирург удаляет три четверти желудка. В результате, желудок принимает форму рукава или трубы. Питание желудочно-кишечного тракта остаётся неизменным. Он поглощает всю потребляемую пищу. Операция может длится до 2 часов под общим наркозом. А полное восстановление занимает около 2 месяцев.
Преимущества шунтирования желудка и рукавной резекции желудка
Шунтирование желудка очень популярно из-за своей эффективности и быстрого заметного результата. Исследования показывают, что после желудочного шунтирования люди теряют от 70 до 80 % избыточной массы тела. За счёт снижения потребления питательных веществ человек начинает испражнятся чаще в среднем 3-4 раза в день, предотвращая увеличения массы от тела на несколько фунтов. Кроме того, места в сумке, образовавшейся при операции, намного меньше, чем в целом в желудке, и это заставляет пациента есть значительно меньше.
Шунтирование желудка – долгосрочная и очень эффективная операция для потери веса. Однако, она рассматривается как постоянная операция, но в редких случаях может быть отменена, хотя восстановление исходной целостности желудочно-кишечного тракта является сложно процедурой.
Рукавная резекция желудка – так же обычная операция. Однако, она не даёт такого результата, как шунтирование и обычно занимает второе место в хирургическом лечении ожирения. Есть два основных результата этой процедуры: меньшая ёмкость желудка и низкое чувство голода, обусловленное удалённой частью желудка, отвечающей за выработку гормона голода – грелина. Это помогает человеку терять 50-60 % избыточной массы тела. После рукавной резекции желудка желудочно-кишечный тракт не меняется и пищеварение происходит естественным образом, т.е. вся потребляемая пища всасывается. Таким образом, нет никого риска потери питательных веществ, таких как железо или кальций. Однако, некоторые диеты по-прежнему рекомендуются, хотя они более щадящие, чем те, которые рекомендованы после желудочного шунтирования.
Шунтирование желудка или рукавная гастропластика. Что эффективнее?
Шунтирование желудка более эффективная операция с точки зрения потери веса и лечения сахарного диабета 2 типа, но чаще приводит к повторным операциям.
Результаты более 47 000 операций по шунтированию желудка и рукавной гастропластике, проведенные в течение одного года, показали, что после шунтирования желудка большее число пациентов достигло общей потери веса от 20% (95,8% против 84,6%).
Вместе с тем существенных отличий между двумя типами операций по частоте возникновения осложнений (2,6% против 2,4%) и смертности пациентов в течение 30 дней после операции (0,04% против 0,03%) обнаружено не было, хотя случаи повторной госпитализации были отмечены чаще после шунтирования желудка (4,3% против 3,4%).
В исследовании «Шунтирование желудка в сравнении с рукавной гастропластикой», опубликованном в издании «Вестник хирургии», была сделана попытка сравнить применение и результаты шунтирования желудка и рукавной гастропластики в краткосрочном периоде в Швеции, Норвегии и Нидерландах с использованием данных Скандинавского Реестра Хирургии Ожирения (SOReg) и Анализа Лечения Ожирения, проведенного в Нидерландах (DATO). В частности, ученые изучили необходимость хирургического вмешательства для пациентов, случаи возникновения серьезных осложнений и смертности, частоту повторных госпитализаций, послеоперационного наблюдения и потерю веса пациентов в течение одного года после операции. Рассматривались все пациенты, прошедшие первичное шунтирование желудка и рукавную гастропластику с января 2015 по декабрь 2017 года. В общей сложности анализу подверглась 47 101 операция: 33,029 (70,1%) – шунтирование желудка и 14,072 (29,9%) – рукавная гастропластика.
Наиболее распространенной операцией в Швеции (64,0%) и Нидерландах (77,0%) было признано шунтирование желудка, тогда как в Норвегии (57,0%) ею оказалась рукавная гастропластика. Результаты исследования показали, что у пациентов, перенесших шунтирование желудка, было выявлено больше сопутствующих заболеваний перед операцией в сравнении с пациентами, перенесшими рукавную гастропластику (73,5% против 64,3%), а у пациентов, прооперированных в Нидерландах, было отмечено больше сопутствующих заболеваний, чем в Швеции и Норвегии. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) была примерно в два раза чаще обнаружена у пациентов после шунтирования желудка в Норвегии и Швеции, в то время как у пациентов из Нидерландов существенных отличий между двумя типами операций отмечено не было.
В общей сложности 42 030 пациентов (89,2%) соответствовали критериям допуска к бариатрической операции (91,9% — для прошедших шунтирование желудка, и 83,0% — для прошедших рукавную гастропластику, соответственно).
«Что интересно, мы обнаружили, что в соответствии с международными нормами по бариатрической хирургии было прооперировано больше пациентов с шунтированием желудка, чем с рукавной гастропластикой», — отметили авторы исследования. «Это, возможно, связано с тем, что в некоторых шведских частных клиниках рукавную гастропластику проводят пациентам с ИМТ от 30 до 35 кг / м2 или от 35 до 40 кг / м2 без каких-либо сопутствующих ожирению заболеваний».
В целом, тяжелые осложнения после операции возникли у 846 пациентов (2,6%) после шунтирования желудка и у 341 (2,4%) пациентов после рукавной гастропластики. Последующие повторные операции (из-за возникших осложнений) потребовались 667 пациентам (2,0%) после шунтирования желудка и 290 (2,1%) пациентам после рукавной гастропластики.
Уровень смертности в течение 30 дней после операции составил 0,04% (n = 13) после шунтирования желудка и 0,03% (n = 4) после рукавной гастропластики. Тремя наиболее распространенными осложнениями после щунтирования желудка и рукавной гастропластики стали возникновение кровотечений (1,6%), подтеканий (0,7%) и раневых инфекций (0,5%). Между тем, статистической разницы между данными двумя типами операций отмечено не было.
Пациенты, перенесшие шунтирование желудка, провели меньше дней в стационаре (в среднем 1,6 вместо 1,7 дня соответственно). Продолжительность пребывания в стационаре после шунтирования желудка и рукавной гастропластики оказалась сопоставимой в Нидерландах, хотя в Норвегии и Швеции госпитализация после шунтирования желудка оказалась более короткой, чем после рукавной гастропластики чем в той же стране. Количество повторных госпитализаций было больше у пациентов, перенесших шунтирование желудка, а не рукавную гастропластику (4,3%; n = 1411 против 3,4%; n = 485), причем меньше всего их было отмечено в Нидерландах, а в Швеции их оказались значительно больше после шунтирования желудка (7,1%)).
Общая потеря веса более, чем на 20% за первый год после операции чаще достигалась пациентами после шунтирования желудка, чем после рукавной гастропластики (95,8% и 84,6% соответственно). Существенная разница в общей потере веса на 20% после рукавной гастропластики была зафиксирована в Швеции (75,2%), Норвегии (93,4%) и Нидерландах (90,8%), в то время как после шунтирования желудка разница была меньше (Швеция — 94,9%, Норвегия — 95,0%; Нидерланды — 96,3%).
Авторы проведенного исследования отметили, что национальные базы данных и реестры содержат подробные данные о личных характеристиках пациентов, процессе их лечении и отдельных клиниках, и эта информация может быть доступна для контроля показателей качества, облегчая процедуру мониторинга в сравнении с национальным и международным сравнительным анализом.
«Стандартизация реестров и согласованность мер для сравнения облегчат процедуру сравнения показателей в разных странах, что может повлиять на качество лечения, предоставляемого на международном уровне», — заявили ученые.
Сравнение бариатрических операций
Хирургия лишнего веса это на сегодняшний день самая эффективная методика снижения массы тела. Однако эксперты сходятся во мнении, что, чтобы похудеть и сохранить его, нашим пациентам требуется помощь, чтобы узнать как это сделать, оставайтесь на связи со своим лечащим врачом.
Различия между вариантами бариатрических операций
Помните, только вы и ваш врач можете оценить выгоду и риски каждого из вариантов бариатрических операций и подобрать подходящий вариант операции именно для Вас.
Сравнение Бандажирования желудка, Желудочного шунтирования и Рукавной (продольной) резекции желудка.
| Бандажирование желудка (регулируемый бандаж) | Шунтирование желудка (Gastric Bypass) | Рукавная резекция желудка (Продольная резекция желудка) |
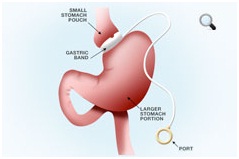 | 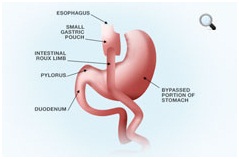 | 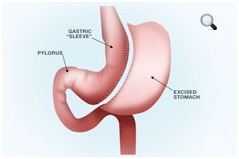 |
| Описание метода | ||
| Как это работает, как происходит снижение веса? | ||
| Как это влияет на пищеварение | ||
| Съеденая пища нормально переваривается и всасывается. Пища проходит через пищеварительный тракт в физиологической норме, что позволяет ей полностью перевариваться в организме. | Изменение пищеварительного процесса организма уменьшает количество калорий и питательных веществ, которые вы съели. | Съеденая пища нормально переваривается и всасывается. Пища проходит через пищеварительный тракт в физиологической норме, что позволяет ей полностью перевариваться в организме. |
| Можно восстановить анатомию пищеварения после операции | ||
| Да | Нет | Нет |
| Открытая или лапароскопическая хирургия | ||
| Операции по снижению веса могут быть выполнены с использованием открытого хирургического вмешательства или лапароскопической хирургии. Лапароскопическая хирургия считается минимально инвазивной, потому что это проводится через небольшие проколы. При лапароскопическом доступе более короткое пребывание в стационаре, быстрое восстановление, меньше шрамов, и меньше боли, чем при открытой хирургической операции. Большинство хирургов, как и мы, предпочитают лапароскопический подход. | ||
| Средняя потеря веса от избыточной массы тела за один год | ||
| 43 % | 61,6 % | 55 % |
| Избавление от диабета II типа | ||
| 47,8 % | 92,7 % | 83 % |
| Избавление от гипертонической болезни | ||
| 43,2 % | 77,5 % | 69 % |
| Избавление от повышенного уровня холестерина | ||
| 78,3 % | 94,9 % | 83 % |
| Избавление от обструктивного апноэ сна(задержки дыхания во сне) | ||
| 54,6 % | 90,4 % | 80 % |
| Денежные затраты | ||
| Фактические собственные расходы, страховая медицина не покрывает процедуры. | ||
| 145 000 рублей | 230 000 рублей | 200 000 рублей |
| Среднее время операции | ||
| 30 минут до 1 часа | От 1,5 до 3 часов | 1,5 до 3,5 часов |
| Продолжительность пребывания в стационаре | ||
| От 1 до 2 дней | 3-4 дня | От 2 до 4 дней |
| Влияние на беременность | ||
| Большинство врачей рекомендуют подождать по крайней мере 1 год после операции до начала беременности. | ||
Имеются противопоказания, необходима консультация специалиста.
ОАО «Медицинский центр имени Р.П.Аскерханова». Лицензия № ЛО-05-01-000530 от 31 июля 2012 г.
Имеются противопоказания, необходима консультация специалиста.
ОАО «Медицинский центр имени Р.П.Аскерханова». Лицензия № ЛО-05-01-000530 от 31 июля 2012 г.

.png)
.jpg)
.gif)
.gif)
(3).png)





