рейтинг контрацептивов для мужчин
Главные способы мужской контрацепции: от безопасных до экспериментальных
По данным ВОЗ, ежедневно половыми инфекциями заражается около миллиона человек, а Фонд ООН в области народонаселения сообщает, что период самоизоляции, когда у запертых в домах людей оказалось много свободного времени, и вовсе стал причиной 1,4 миллиона случайных зачатий. Все это говорит о том, что, несмотря на обилие и доступность разных контрацептивов, многие люди по-прежнему пренебрегают мерами защиты. Во Всемирный день контрацепции – праздник, посвященный просвещению в области предотвращения нежелательной беременности и венерических заболеваний, – мы решили обратить внимание на вопросы мужской контрацепции.
Большинство контрацептивов предназначены для использования женщинами. Это гормональные таблетки, пластыри, уколы, вагинальные кольца, спирали, женские презервативы, цервикальный колпачок (он вводится во влагалище и закрывает шейку матки, блокируя доступ сперматозоидов к ней), который можно наполнить спермицидами (веществами, разрушающими сперматозоиды), и др. Но поговорим о «мужских» способах.
Презервативы
Из мужских контрацептивов нам хорошо знакомы презервативы – по сей день это лучший барьерный метод, позволяющий с высокой эффективностью предотвратить и беременность, и заражение ЗППП.
Ранее Роскачество исследовало презервативы – на плотность, проницаемость, безопасность. В целом все проверенные изделия оказались достаточно хорошими, однако в некоторых мы обнаружили цинк и изопропанол, в одном образце был небольшой брак, у большинства – отклонения по кислотно-щелочному балансу. Что все это значит и опасно ли это, а также какие именно «изделия номер два» успешно прошли проверку, расскажет наше исследование.
Гормональные контрацептивы в таблетках
Поиски такого противозачаточного средства ведутся уже давно, однако пока что способа сделать семенную жидкость «безопасной» без существенных рисков для мужского здоровья, по всей видимости, нет.
Кстати! Женские оральные контрацептивы в целом тоже не лишены риска. В частности, прием гормональных препаратов от нежелательной беременности может повышать риск развития сердечно-сосудистых заболеваний. Им на фоне приема оральных контрацептивов главным образом подвержены курящие женщины старше 35 лет. Чем выше возраст и количество выкуриваемых сигарет в день (если их больше 15, то это уже критично), тем выше вероятность развития подобных состояний, сообщает ВОЗ.
Однако кое-какие разработки, которые могут оказаться в аптеках в ближайшие десятилетия, существуют. Например, в журнале The Journal of Clinical Endocrinology & Metabolism описывается испытание контрацептива для мужчин. По задумке разработчиков, препарат вводится в виде инъекции раз в два месяца, в нем содержатся синтетический аналог тестостерона и прогестерон – они воздействуют на гипофиз (участок мозга, «отдающий команду» семенникам вырабатывать сперму). Испытания показали эффективность таких уколов, однако, чтобы сделать окончательное заключение о работе препарата, нужно гораздо больше добровольцев. Но в эксперименте их и так было недостаточно, к тому же 20 человек отказались продолжать участие из-за таких побочных эффектов, как перемены настроения, депрессия, снижение либидо, акне (напомним, что женские контрацептивы также не лишены подобных «побочек»).
Народные и экстремальные способы
Существуют и другие гормональные контрацептивы для мужчин, но и они не испытаны до конца и имеют нежелательные эффекты.
Все остальные способы слишком слабо изучены либо вовсе относятся к «народным» методам, поэтому всерьез говорить о них пока рано. К таким «контрацептивам» можно отнести инъекции с вязким веществом (например, полиуретаном, застывающим после введения), которое заблокирует семенные протоки, или тепловую контрацепцию. Последний метод известен не одно столетие и основывается на регулярном перегреве половых органов (например, ежедневная горячая ванна), потому что повышение температуры яичек приводит к нарушению выработки сперматозоидов. Исследователи медицинского центра при Калифорнийском университете в Лос-Анджелесе пишут, что теоретически нагрев половых органов мужчины может стать эффективным и при этом обратимым методом контрацепции: когда воздействие тепла прекращается, функция со временем нормализуется. Однако способ изучен недостаточно и зафиксированы случаи мужского бесплодия на протяжении нескольких месяцев и даже лет.
Мужская контрацепция, какие бывают методы и их эффективность
Мужская контрацепция, какие бывают методы и их эффективность
В настоящее существует несколько способов мужской контрацепции:
1. Прерванный половой акт
2. Периодическое воздержание или «календарный» метод
При этом методе половая жизнь ограничивается «безопасными» днями. Этот способ также ненадежен т. к. беременность наступает в течение 1 года его применения у 20 из 100 семей. Если сроки необходимого воздержания определяются с помощью портативной системы изменения лютеинизирующего гормона и эстрона-3-глюкуронида в моче (система «Persona»), вероятность беременности снижается до 12%. В среднем «небезопасны» 13 дней каждого цикла.
3. Презервативы
Главная проблема этого вида контрацепции в том, что презервативы рвутся. Несмотря на строгий контроль качества, принятый странах ЕЭС, 7–13% кондомов рвутся при половом акте.
Надежность презервативов в плане предотвращения беременности такова, что на первом году использования у 12 из 100 семей наступает зачатие. Это значительно хуже женских пероральных контрацептивов, при использовании которых беременность в течение первого года наступает у 3% женщин.
4. Мужская стерилизация
• Эффективность метода более 99%
• Не осложняет занятия любовью, не снижает сексуальных ощущений
• Операция проводится один раз в жизни
• Операция не влияет на либидо, эрекцию и оргазм
• Операция не влияет на гормонпродуцирующую функцию яичек
• Не уменьшается объем спермы, так как сперматозоиды занимают всего около 1% от ее объема
Операция простая, доступная, массовая. В США мужской стерилизации подвергается ежегодно полмиллиона мужчин.
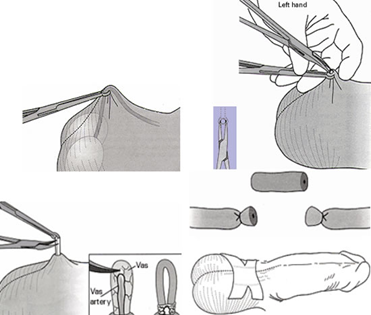
Процедура вазэктомии проводится под общим или местным обезболиванием с пребыванием в стационаре в течение суток. Семявыносящие протоки в мошонке перевязываются через маленькие разрезы таким образом, чтобы не допустить появление сперматозоидов в семенной жидкости. Продолжительность процедуры около 25 минут.
Пациентам необходимо помнить следующее:
Новые способы мужской стерилизации
В настоящее время применяются новые способы мужской стерилизации, которые позволят преодолеть ряд серьезных недостатков классической вазэктомии:

Впервые силиконовое устройство для мужской контрацепции, которое блокирует выделение сперматозоидов, начали разрабатывать в США и Канаде в 80-х годах. С тех пор были проведены исследования, подтверждающие эффективность и безопасность данного метода. В 2006 году авторы получили одобрение Управления по контролю за продуктами и лекарствами на проведение клинических исследований.
Интравазальное устройство IVD представляет собой 2 гибких силиконовых обтуратора длиной около 1 дюйма (2,54 см) и шириной от 1,2 мм до 1,6 мм.
Устройство имплантируется в семявыносящий проток через 2 небольших отверстия. Для облегчения установки IVD-обтураторов используется специальное патентованное приспособление, которое сжимает обтуратор и делает его диаметр меньше диаметра vas deferens. После удаления устройства обтураторы расширяются и заполняют просвет протока. Если сперма проходит через первый обтуратор, то ее продвижение блокируется вторым обтуратором. Для избежания миграции IVD-обтураторов производится их фиксация к стенке vas deferens. IVD-стерилизация выполняется под местной анестезией, ее длительность составляет около 20 минут. У пациента IVD-обтураторы не вызывают никаких ощущений инородного тела. Время, необходимое для наступления азооспермии или выраженной олигоспермии, составляет 2–3 месяца.
Смысл IVD-стерилизации подобен вазэктомии, но при этом не происходит повреждения vas deferens. IVD-стерилизация может использоваться несколько раз у одного и того же пациента.
Из осложнений процедуры встречаются: местное воспаление (1%), которое разрешается приемом антибиотиков; увеличение и повышенная чувствительность придатка яичка (3–5%), которое проходит самостоятельно в течение нескольких дней; образование сперматоцеле (0,02%).
IVD-обтураторы могут быть удалены для восстановления фертильности. Эта процедура может быть выполнена амбулаторно, и ее стоимость будет гораздо менее стоимости вазовазостомии.
Бесскальпельная вазэктомия (No-Scalpel Vasectomy (NSV)).
Бесскальпельная вазэктомия (No-Scalpel Vasectomy (NSV)) – оригинальная разработка доктора Ли Шункианга (Dr. Li Shunqiang) из Китая, который начал впервые ее использовать для стерилизации мужчин в 1970 году. На сегодняшний день более 15 миллионов мужчин подверглись NSV.
Для проведения процедуры используется специальные инструменты – хирургические щипцы и зажим. Процедура занимает около 15 минут, при этом на кожу мошонки швы не накладываются.
Кроме того, выполнение стерилизации у мужчин регламентировано законодательством.
Законодательно ее применение было разрешено только с 1990 года у женщин с их согласия и по медицинским показаниям, а с 1993 года – как у мужчин, так и у женщин.
В соответствии со статьей 20 Закона Республики Казахстан от 16 июня 2004 года
№ 565-II О репродуктивных правах граждан и гарантиях их осуществления
« 1. Хирургическая стерилизация как метод предупреждения нежелательной беременности может быть проведена в отношении граждан не моложе тридцати пяти лет или имеющих не менее двух детей, а при наличии медицинских показаний и согласия гражданина — независимо от возраста и наличия детей.
2. Хирургическая стерилизация проводится только по письменному согласию гражданина организациями здравоохранения, физическими лицами, занимающимися частной медицинской практикой, имеющими лицензию на осуществление данной деятельности, с обязательным предварительным уведомлением о возможной необратимости данной операции».
«За ошибки молодости мы платим в зрелости!» Гинеколог о методах контрацепции
«Сегодня женщины часто планируют первую беременность после 30, поставив на первый план достижение профессиональных задач. Однако ежемесячная овуляция и менструация природой даны девушкам именно для реализации репродуктивной функции. В условиях отложенного деторождения эти биологические процессы увеличивают риск развития гинекологических заболеваний». О том, какой вид контрацепции выбрать, чтобы обезопасить себя от нежелательных недугов, и насколько хороши негормональные средства — в интервью с врачом-гинекологом Татьяной Тишуровой.
Современную контрацепцию выбирают лишь 25% женщин
— Методы контрацепции многие женщины могут менять в течение года несколько раз. Только 25% представительниц прекрасного пола применяют современные методы контрацепции на постоянной основе и находятся под наблюдением врача. Речь идет в большинстве своем о гормональной контрацепции и внутриматочных средствах. Причем примерно половина используют гормональные препараты, и еще столько же — внутриматочные спирали.
На самом деле часто они полагаются на не требующие материальных затрат методы — прерванный половой акт и календарный расчет «критических для зачатия дней». При этом не все знают, что мужчина не всегда может контролировать эякуляцию и нежелательная беременность при таком раскладе случается примерно у 27 женщин из 100, применяющих данный метод контрацепции, в течение года. Календарь тоже не панацея, даже при наличии регулярного цикла и правильного расчета вероятность беременности в течение года есть у каждой четвертой женщины.
О негормональной контрацепции
— Многие из наших женщин ведут активную социальную жизнь. Как следствие — иногда не имеют постоянных половых партнеров или могут похвастаться сразу несколькими. Некоторые живут половой жизнью от случая к случаю и в качестве контрацепции и те, и другие выбирают презерватив. Это неплохой барьерный метод, который известен всем. К тому же он предохраняет от инфекций, что является своеобразным бонусом.
При наличии одного полового партнера и редкого ритма половой жизни многие женщины предпочитают спермицидные средства в виде вагинальных суппозиториев, кремов или таблеток. Это также своего рода барьерный метод контрацепции. Спермициды дают дополнительный эффект защиты от некоторых инфекций, но при частом применении могут провоцировать нарушения влагалищной флоры и вызывать неприятные ощущения у женщин в виде жжения, зуда и выделений.
Врач говорит, что в мире среди негормональной контрацепции есть и женские презервативы. Однако они не прижились в Беларуси. Сюда же относятся различные диафрагмы и колпачки. У нас они также не используются.
О плюсах и минусах гормональной контрацепции
Врач объясняет: пациентки условно делятся на два типа. Те, кто поддерживает гормональную контрацепцию, и те, кто ее боится.
— Еще ни разу не встречала женщину, которая не воспринимала бы назначение гормональных контрацептивов с опаской. Люди не сомневаются в надежности контрацептивного эффекта, но волнуются за возможные изменения в весе и развитие онкологических заболеваний в будущем (в частности, рака молочной железы).
Онкофобия сейчас очень распространена. Несомненно, важно учитывать при подборе препаратов семейный онкоанамнез. Но не сам анамнез ограничивает применение метода, а носительство определенных генов. Так, женщинам с отягощенной наследственностью по раку яичника или молочной железы (наличие минимум двух случаев у родственников первой линии) я предлагаю перед применением препаратов дополнительно провести генетический тест на носительство мутаций BRCA1/2. Именно у таких женщин вероятность развития рака несколько выше на фоне применения гормональных препаратов.
— На мой взгляд, гормонофобия врачей не всегда оправданна. Мы часто забываем о том, что сегодня используется гормональная контрацепция нового поколения и вероятность развития серьезных побочных реакций не так высока, как ранее. Цель назначения препаратов — сохранение репродуктивного здоровья женщины и улучшение качества жизни. Врач, назначивший препарат, находится в постоянном контакте с пациенткой и, соответственно, имеет возможность проводить грамотное консультирование.
Комбинированные оральные контрацептивы (КОК) часто используются с лечебным эффектом. Например, улучшают качество кожи, регулируют менструальный цикл, служат для профилактики осложнений после абортов и лечения гормонозависимой патологии репродуктивной системы. Для лактирующих женщин на рынке существуют препараты, не содержащие эстроген, так называемые «мини-пили».
Существуют гормональные препараты современной формы — в виде кольца. Срок использования — 21 день. Кольцо вводится во влагалище женщиной самостоятельно. Через 21 день извлекается, делается семидневный перерыв, и в это время проходит менструация. Такой препарат удобен тем, что женщина не забывает его использовать. Однако многие жалуются на неудобство ношения кольца во влагалище, а потому не выбирают этот метод контрацепции.
Врач говорит, что по такой же схеме работает и специальный противозачаточный пластырь. Он также наклеивается на 21 день на кожу. В Беларуси этот метод контрацепции не используется.
О внутриматочной спирали
Что касается внутриматочной спирали, то она может быть как гормональной, так и негормональной.
— В некоторых случаях такой метод используется только с целью контрацепции. Второй вариант — лечебная внутриматочная спираль. Она содержит специальное вещество, которое и оказывает лечебный эффект. Как вариант, способствует тому, что обильные месячные бывают не такими обильными и продолжительными.
Иногда обычная спираль может использоваться в качестве экстренной контрацепции.
Об экстренной контрацепции и ее преимуществах перед абортом
Врач рассказывает: в определенных случаях нельзя забывать о существовании экстренной контрацепции. Препараты есть в аптеках и применяются в течение первых 3 суток после незащищенного полового акта.
— Они не могут и не должны использоваться часто. Однако подходят тем, у кого произошла непредвиденная ситуация. Любая экстренная контрацепция лучше, чем аборт. К сожалению, это также знают не все. Все чаще сталкиваюсь в практике с тем, что за это незнание, ошибки, «грехи» молодости, женщины расплачиваются в более зрелом возрасте. Вот почему не надо стесняться задавать врачу любые вопросы, связанные с женским здоровьем и контрацепцией.
Фото предоставлены ГУ «РКМЦ» УД Президента РБ
Рейтинг надежности методов контрацепции
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/03/rejting-nadezhnosti-metodov-kontracepcii-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/03/rejting-nadezhnosti-metodov-kontracepcii.jpg» title=»Рейтинг надежности методов контрацепции»>
Алена Герасимова (Dalles) Разработчик сайта, редактор
Ежегодно в мире наступает около 17 миллионов нежелательных беременностей. Основная причина – игнорирование или неверный выбор метода контрацепции. Сегодня их ассортимент не ограничивается понятиями «презерватив», «таблетки» и «прерванный половой акт». Выбор средств просто огромен: от тех, что можно купить в ближайшей аптеке, до хирургических операций.
Стерилизация – 99,9%
Это самый эффективный способ предохранения, уступающий лишь полному воздержанию от половых контактов. Суть операции заключается в следующем:
Процесс практически необратимый. Восстановить репродуктивную функцию у женщин возможно при использовании зажимов для фаллопиевых труб, хотя и в этом случае нет никакой гарантии: операция сложная, проходимость труб может быть нарушена.
Мужскую стерилизацию обратить проще, однако все же не стоит рассматривать ее в качестве временного варианта. В связи с этим такая операция разрешена лицам старше 35 лет, и имеющим не менее двух детей.
Стерилизация считается безопасной операцией, хотя медики все же рекомендуют прибегать к ней мужчинам, а не женщинам. В первом случае риск летального исхода равен нулю, во втором – около 0,005%.
Оральные контрацептивы – 99,7%
Результативность этих противозачаточных средств достигается за счет их активных действующих веществ – искусственных женских половых гормонов.
Они выполняют ряд функций:
Различают два вида оральных контрацептивов:
Выбор средства должен осуществлять врач-гинеколог с учетом состояния здоровья женщины и возможных противопоказаний.
Главная особенность оральных контрацептивов – необходимость регулярного приема. Пропуск таблетки значительно снижает эффективность защиты.
Несомненное преимущество метода – удобство планирования беременности: восстановление способности к зачатию происходит уже в следующем менструальном цикле после прекращения приема средств. Бонусом становится значительное улучшение состояния волос, кожи и ногтей. Однако возможно и возникновение побочных эффектов: кровянистых выделений, головных болей, увеличения веса, снижения либидо и т.д.
Внутриматочная контрацепция – 99.2-99.8%
Подразумевает введение в полость матки специального средства. Выделяют два вида такой контрацепции, отличающихся по принципу действия:
К возможным побочным эффектам относят обильность менструаций, снижение иммунитета, развитие воспалительного процесса. Внутриматочная контрацепция не рекомендуется нерожавшим девушкам.
Гормональные имплантаты и инъекции – 90-99%
Гормональный имплантат представляет собой небольшую пластиковую палочку в виде спички или тонкую капсулу, содержащую искусственный аналог прогестерона. Она вшивается подкожно на внутреннюю сторону предплечья, откуда гормоны равномерно поступают в кровь в течении 3-5 лет. Однозначный плюс метода – длительность эффекта. Не рекомендуется использовать нерожавшим девушкам.
Гормональные инъекции – это способ контрацепции, заключающийся во введении гормона внутримышечно. Один укол оказывает действие в течение 3 месяцев.
Принцип действия у обоих средств такой же, как и у оральных контрацептивов: препятствование овуляции, сгущение цервикальной слизи и истончение эндометрия. Возможны и аналогичные побочные эффекты: нерегулярные кровотечения, набор веса и т.д.
Прибегнув к таким методам контрацепции, стоит помнить, что для восстановления фертильности потребуется длительный период: примерно через год после удаления имплантата и через 4-24 месяца после последней инъекции.
Гормональный пластырь и кольцо – 92%
Гормональный пластырь – новинка из разработок в данной области. Он представляет собой прямоугольник размером около 4х5 см, активными веществами которого являются искусственные аналоги женских гормонов. Он клеится в области ягодиц, плеча, поясницы или на животе. Через кожу вещества всасываются в организм и препятствуют наступлению беременности. Пластырь используют по схеме: 21 день – 7 дней перерыв – 21 день – 7 дней перерыв и т.д. В противном случае эффективность препарата будет снижаться. При этом менять пластырь нужно каждую неделю.
Гормональное кольцо – это силиконовое изделие, диаметром 54 мм и шириной 4 мм. Оно вводится во влагалище и также высвобождает гормоны, оказывающие противозачаточное действие. Кольцо устанавливается на 21 день, после чего требует замены.
Оба метода работают по принципу оральных контрацептивов. Риск возникновения побочных эффектов также не исключен.
Барьерные методы: презерватив, диафрагма, колпачок, губка – 84-85%
Календарный метод – 80%
Предполагает ежедневные наблюдения за менструальным циклом для расчета даты овуляции и воздержание от половых контактов в это время. В целом можно и не отказывать себе в удовольствии, а просто использовать другие средства контрацепции.
При составлении личного календаря стоит также учитывать и срок жизни сперматозоидов. Проникнув в полость матки, они могут оставаться жизнеспособными еще в течении 3-5 суток. Из-за этого при расчетах от предполагаемой даты овуляции стоит вычитать еще 5 дней.
Календарный метод подходит только женщинам, которые имеют регулярный менструальный цикл и согласны на «любовь по расписанию».
Прерванный половой акт – 73%
Метод предполагает эякуляцию вне половых путей женщины. От мужчины требуется высокий самоконтроль, чтобы почувствовать приближение семяизвержения и извлечь половой член. Это значительно отвлекает от процесса и лишает полной гаммы ощущений во время близости.
Помимо низкой эффективности, прерванный половой акт может стать причиной проблем со здоровьем и у мужчин, и у женщин. Официально вред не доказан, но лучше довериться более надежным и безопасным методам.
К тому же в естественной смазке, выделяемой при возбуждении, уже присутствуют сперматозоиды, но с низкой активностью. На их живучесть и подвижность напрямую влияет образ жизни мужчины.
Спермициды – 71%
Спермициды – это химические вещества, оказывающие разрушительное воздействие на сперму, нарушая способность сперматозоидов к продвижению и преодолению оболочки яйцеклетки. Эти противозачаточные средства выпускаются в различных формах: вагинальные свечи, кремы, таблетки, капсулы, желе, пены, пленки.
Преимущества метода заключаются в простоте использования средств, сохранении естественных ощущений во время полового акта, отсутствии системного влияния на организм женщины.
Из-за главного недостатка – низкой контрацептивной эффективности – рекомендуется сочетать спермициды с другими средствами, например, презервативами. Также женщины часто отмечают пагубное влияние на микрофлору влагалища: появляется раздражение, воспаляется слизистая, развивается кандидоз.
При наступлении беременности после использования спермицидов высока вероятность рождения больного ребенка.
Мужские гормональные контрацептивы
Мужские гормональные контрацептивы могли бы стать приятным дополнением к уже имеющимся методам планирования семьи. В этом кратком обзоре рассматриваются разработка новых методов мужской гормональной контрацепции, исследования некоторых прототипов гормональных препаратов, а также возможные риски применения таких экспериментальных контрацептивов.
В настоящее время большинство методов планирования семьи предназначены для женщин: таблетки, гормональные пластыри, инъекции, внутриматочные спирали, импланты и перевязка маточных труб. Однако данные методы подходят не всем женщинам, в том числе из-за возникающих побочных эффектов. К доступным методам мужской контрацепции относятся презервативы и вазэктомия, однако презервативы — не самый эффективный метод контроля рождаемости, а вазэктомия представляет собой относительно необратимое хирургическое вмешательство. Судя по результатам многочисленных опросов, многие заинтересованы в обратимой мужской гормональной контрацепции, аналогичной оральным контрацептивам для женщин.
Механизм действия
Мужские гормональные контрацептивы действуют на гипоталамо-гипофизарно-тестикулярную ось, обеспечивающую синтез стероидов и сперматогенез. Лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны гипофиза действуют на определенные клетки яичек, стимулируя в них выработку тестостерона и продукцию сперматозоидов. В состав мужских гормональных контрацептивов входят андрогены или комбинации андрогенов и прогестинов, подавляющие высвобождение ЛГ и ФСГ из гипофиза. Снижение уровня ЛГ и ФСГ приводит к ослаблению биосинтеза тестостерона и дифференцировки сперматогоний, однако более зрелые половые клетки продолжат развитие в полноценные сперматозоиды. Поэтому для прекращения выработки жизнеспособных сперматозоидов мужчинам требуется несколько месяцев терапии андрогенами и прогестинами.
Эффективность мужских контрацептивов
У фертильного мужчины концентрация сперматозоидов превышает 15 млн/мл эякулята. Оплодотворение становится невозможным при снижении концентрации сперматозоидов до нуля, т. е. при азооспермии. Однако ни в одном клиническом исследовании мужских гормональных контрацептивов не удалось достичь азооспермии у всех без исключения испытуемых. Считается, что риск незапланированной беременности при наличии у партнера гормонально индуцированной «тяжелой олигозооспермии» (концентрация сперматозоидов менее 1 млн/мл эякулята) составляет
Поскольку этот уровень эффективности приближается к таковому для доступной в настоящее время женской гормональной контрацепции, разработка контрацептивных препаратов для мужчин нацелена на подавление продукции сперматозоидов до указанного уровня. Однако у некоторых мужчин после первоначального подавления сперматогенеза концентрация сперматозоидов превышает 1 млн/мл несмотря на продолжающееся введение препарата. Такое явление, получившее название “феномен рикошета” (sperm rebound), усложняет разработку мужских контрацептивов и указывает на необходимость постоянного мониторинга уровня сперматозоидов в период употребления препарата.
Кроме того, действие гормонального препарата для мужской контрацепции должно быть полностью обратимо. Хотя восстановление нормального сперматогенеза занимает несколько месяцев, оно наблюдается для всех разрабатываемых препаратов [1–5].
Только тестостерон
С 1930-х годов известно, что введение мужчинам дополнительного тестостерона снижает концентрацию сперматозоидов. Международные клинические испытания мужской гормональной контрацепции на основе еженедельных инъекций тестостерона начались ещё в 1970-х годах. В одном из первых таких исследований мужчины допускались к следующему этапу (испытания непосредственно контрацептивного эффекта) после достижения концентрации сперматозоидов Комбинации «тестостерон-прогестин»
Чтобы решить проблему недостаточного подавления продукции сперматозоидов и “феномена рикошета”, в мужских гормональных контрацептивах следующего поколения к тестостерону был добавлен прогестин. Эти исследования показали, что добавление прогестина ускоряет подавление сперматогенеза и повышает контрацептивный эффект по сравнению с препаратами на основе исключительно тестостерона, хотя ни одной из комбинаций не удалось достичь 100 % эффективности.
Согласно двум имеющимся на данный момент клиническим испытаниям препарата тестостерона в комбинации с прогестином [4, 5], контрацептивный эффект достигает
95 %, а случаи недостаточного подавления продукции сперматозоидов или незапланированных беременностей единичны.
Другие пути введения
Текущие исследования в области гормональной мужской контрацепции рассматривают не только инъекции, но и более удобные способы применения препаратов. Сочетание нового высокоаффинного агониста прогестина — сегестерона, — с тестостероном в виде трансдермального геля при ежедневном применении в течение 6 месяцев подавляло продукцию сперматозоидов до уровня Безопасность
Наиболее распространенным побочным эффектом, отмеченным в исследованиях мужских гормональных контрацептивов, является акне, вероятно, из-за воздействия андрогенов. Нередко встречаются и другие побочные эффекты: увеличение массы тела, изменение липидного профиля и изменения настроения. Ни одно из клинических испытаний мужских гормональных контрацептивов не продолжалось дольше 2,5 лет и не рассматривало риск сердечно-сосудистых заболеваний или тромбоэмболий.
Проводимое в 2016 году испытание тестостерона ундеканоата в комбинации с норэтистерона энантатом в виде инъекций пришлось преждевременно прекратить из-за высокого риска развития побочных эффектов, особенно негативного воздействия на настроение [5]. Тем не менее, из участвовавших в данном исследовании, > 80 % представителей обоих полов заявили, что продолжили бы принимать данный препарат, если бы он находился в открытом доступе.
Заключение
Эффективный метод мужской контрацепции, обладающий обратимостью и минимальным количеством побочных эффектов, несомненно, найдет широкое применение. Хотя до выпуска подобных препаратов на рынок остается еще много лет, текущие разработки весьма перспективны. При сохранении их темпов и устойчивом прогрессе, в следующем десятилетии можно ожидать одобрения мужского гормонального контрацептива для назначения и применения