Репозиция диска внчс что
Лечение смещения суставного диска без сопровождающейся редукции
Внутренние нарушения височно-нижнечелюстного сустава (ВНЧС) встречаются довольно-таки часто даже среди бессимптомных пациентов, не говоря уже о пациентах с клиническими признаками дисфункции. Во многих случаях у больных со смещением суставного диска без сопутствующей редукции, первичная патология сначала развивается в условиях нормальных соотношений диска и мыщелка, после чего наступает этап смещения диска с редукцией («щелкающая челюсть»), а затем – и без редукции (по механизму «захватить и заблокировать»).
В данной статье будет описан простой алгоритм лечения, который позволил пациенту со смещением суставного диска без сопровождающейся редукции вернуться к стадии смещения диска с редукцией.
Клинический случай
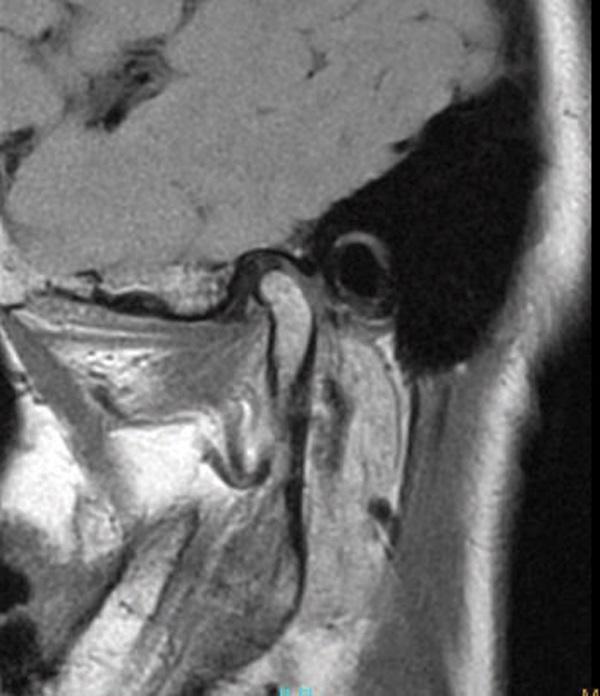
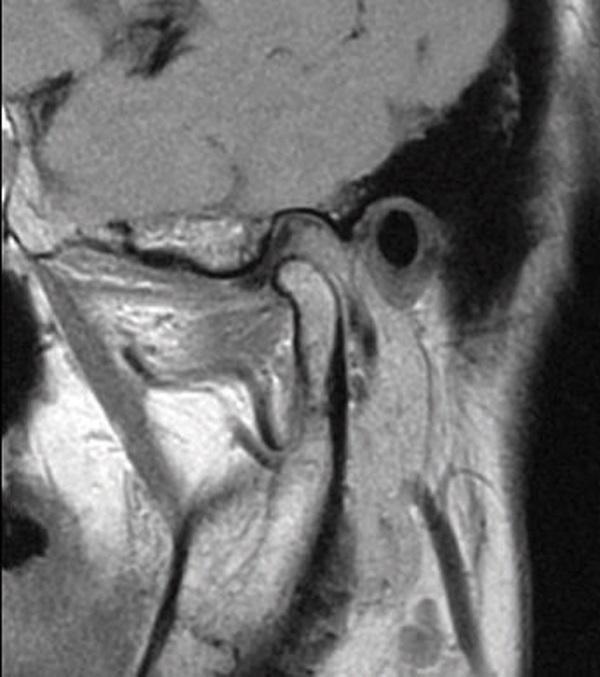
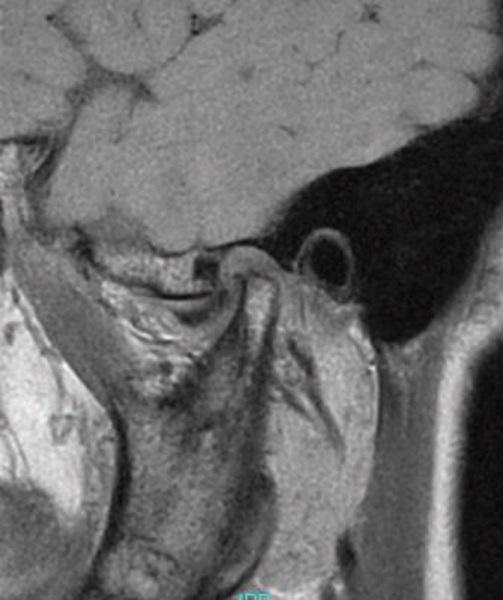
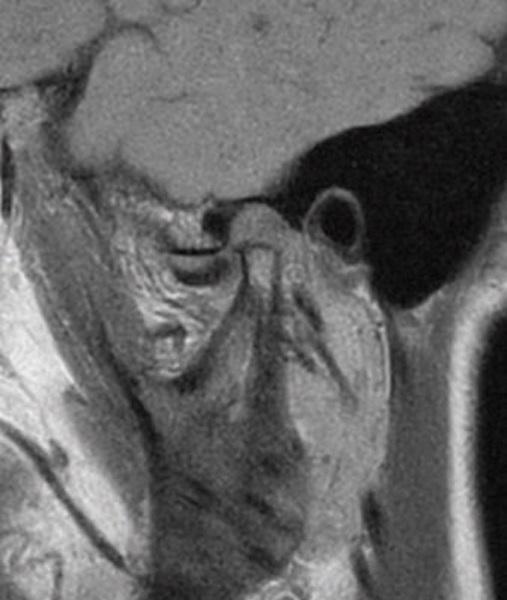
69-летняя пациентка с основными жалобами на боли в проекции челюсти, ограниченное открытие полости рта и невозможностью выдвинуть челюсть вперед обратилась за стоматологической помощью. Со слов пациентки ее симптомы начали развиваться около 6 месяцев назад: именно тогда она заметила, что ей трудно выдвигать челюсть вперед, чтобы посвистеть к своей собаки. По данным анамнеза на протяжении около 50 лет больная отмечала «выскакивание» и «пощелкивание» челюсти с левой стороны, и данные симптомы прекратились приблизительно в то время, когда ей стало трудно выдвигать нижнюю челюсть вперед. В ходе клинического осмотра было обнаружено, что максимальная величина межрезцового расстояния составляла 35 мм, при этом в ходе максимального открытия полости рта челюсть несколько смещалась влево. После массажа и растяжения левой жевательной мышцы и сустава снизилась интенсивность болевых ощущений, однако объем движений не увеличился. Таким образом был поставлен диагноз левостороннего смещения суставного диска без сопровождающейся редукции ВНЧС. Пациентка была направлена на магнитно-резонансную томографию (МРТ), и для исследования локализации и состояния диска при открытом и закрытом рте. Данные МРТ позволили установить, что с левой стороны отмечалось переднее смещение суставного диска в обеих положения, что также подтверждает диагноз смещения без редукции (фото 1-4).
Фото 1. МРТ-скан правого ВНЧС при закрытом состоянии рта: визуализация положения диска.
Фото 2. МРТ-скан правого ВНЧС при открытом состоянии рта: визуализация положения диска.
Фото 3. МРТ-скан левого ВНЧС при закрытом состоянии рта: визуализация переднего смещения диска без редукции.
Фото 4. МРТ-скан левого ВНЧС при закрытом состоянии рта: визуализация переднего смещения диска без редукции.
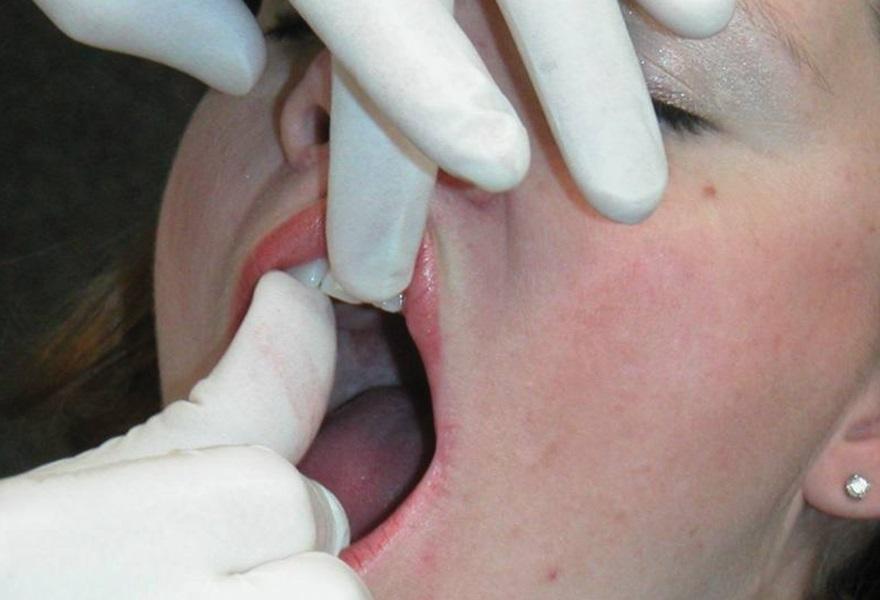
Данный диагноз был обсужден с пациенткой с предложением возможных вариантов его лечения, после чего ею была подписана форма информированного согласия. В ходе последующего визита в капсулу ВНЧС слева был введен раствор мепивакаина без эпинефрина (Carbocaine 3%, Septodont), после чего пациентка сразу сообщила об ощущении «хлопка» в левом суставе. Величина максимального открытия полости рта при этом увеличивалось до 46 мм. Никаких девиаций челюсти в сторону в ходе открывания рта уже не отмечалось, как и какой-либо сопутствующей болевой симптоматики. Для поддержки редукции диска была изготовлена временная шина на нижнюю челюсть с позиционированием таковой в несколько более переднем положении. Больной было рекомендовано использовать данную шину на протяжении 3 дней все время, после чего прийти на контрольный визит через неделю. В ходе повторного осмотра пациентка сообщила об уменьшении болевых ощущений и «разблокировке» сустава. Максимальный уровень открытия полости рта составлял 45 мм. По полученным оттискам ей была изготовлена индивидуализированная каппа на верхнюю челюсть по типу шины Farrar. Через 1 год после использования каппы больная подтвердила отсутствие эпизодов блокировки движений сустава, болевых ощущений или каких-либо других признаков дисфункции. При этом величина максимального открытия полости рта составляла около 46 мм без каких-либо девиаций челюсти в сторону в процессе открывания.
Лечение блокировки диска
Вышеприведенное описание не является исчерпывающим руководством или окончательным протоколом лечения смещения суставного диска без сопутствующей редукции. Предполагается, что клиницист должен обладать, по крайней мере, практическими знаниями относительно диагностики и лечения основных внутрисуставных нарушений и определенным опытом проведения внутрисуставных инъекций. Клиницисты, не обладающие этими базовыми знаниями в отношении диагностики и лечения нарушений ВНЧС, должны получить таковые в процессе соответствующих курсов.
Диагностика
Диагноз смещения суставного диска без редукции ставиться на основании данных анамнеза пациента, результатов обследования и, по возможности, еще и базируясь на информации, полученной в ходе МРТ. Соответствующие признаки и симптомы смещения суставного диска, не сопровождающегося редукцией, включают следующее:
При пальпации в случаях смещения с редукций врач почти всегда может диагностировать наличие щелчка/хлопка, при этом подобные симптомы не отмечаются в случаях смещения без редукции. Для окончательного подтверждения диагноза целесообразно провести МРТ-обследование без контраста при открытом и закрытом состоянии рта. Сначала стоматологу рекомендуется проанализировать полученные МРТ-сканы самостоятельно, после чего обсудить зарегистрированные изменения с рентгенологом.
После постановки диагноза и при наличии показаний к разблокировке сустава, перед началом лечения необходимо получить информированное согласие пациента. Пациенты должны быть проинформированы о возможности развития потенциальных побочных эффектов, включая наличие синяков, болевых ощущений в месте инъекции, реакции на составляющие анестетика, и частичный временный парез лицевого нерва. Альтернативные варианты лечения включают проведение процедур артроцентеза, артроскопии с хирургической коррекцией, открытой операции на суставе, применение комплексна капп и физиотерапию, эффективность которых является вариативной в зависимости от ситуации.
Инъекция
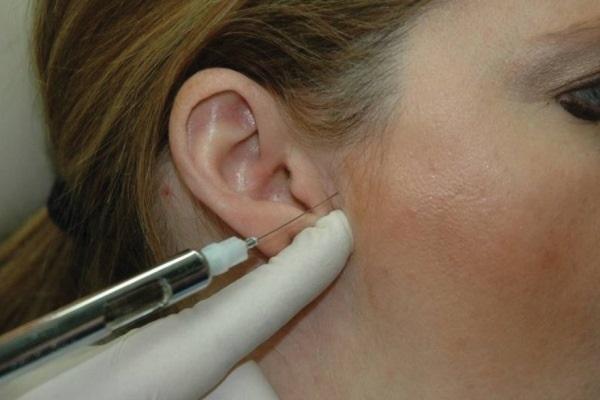
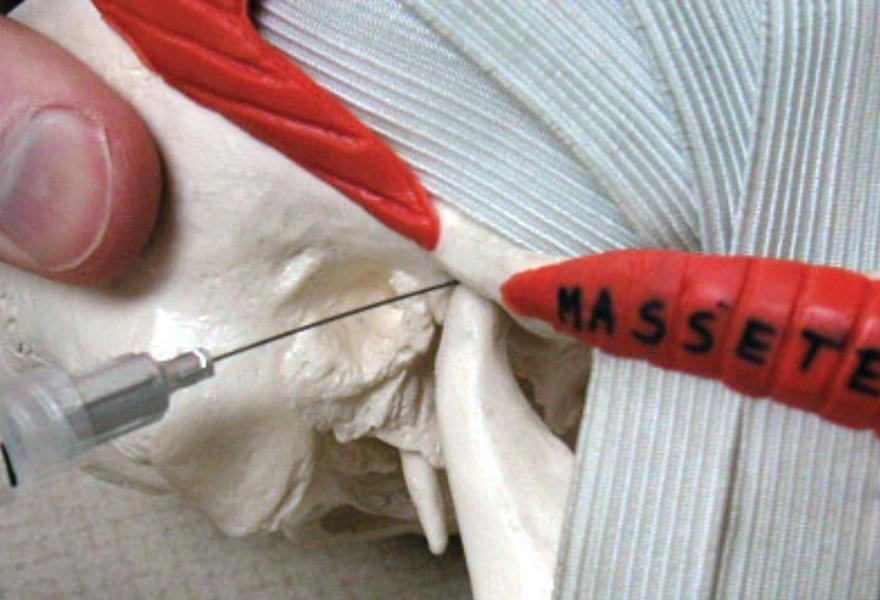
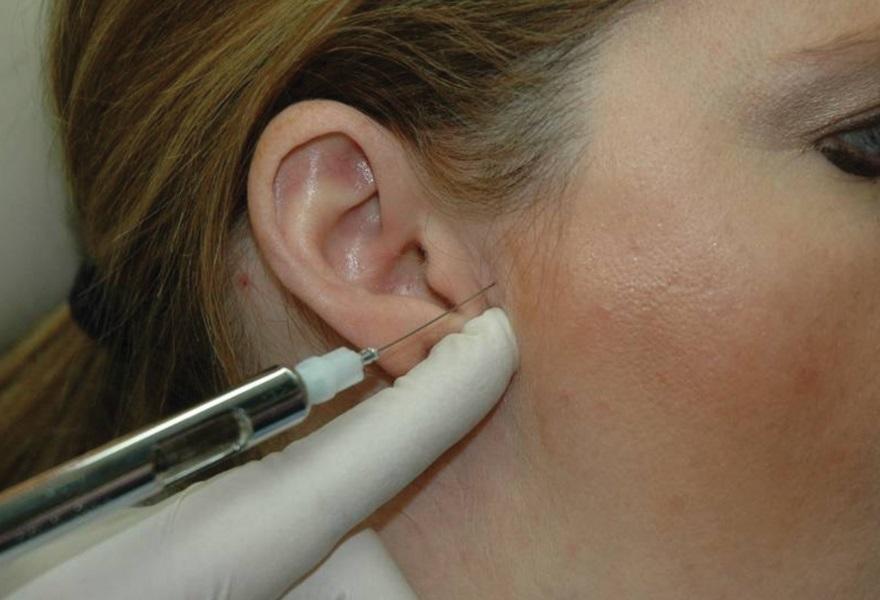
Область будущей инъекции должна быть обработана спиртом или раствором йода. При необходимости место укола предварительно можно обезболить местным анестетиком в форме спрея или геля. В качестве действующего препарата используют анестетик местного краткосрочного действия без адреналина, по типу мепивакаина (например, Carbocaine 3%, Septodont), или 2 мл лидокаина (например, Xylocaine-MPF, Fresenius USA), который вводиться шприцом Люэра с иглой 30 калибра длинной 1 дюйм или 27 калибра длинной 1 и 1/4 дюйма в зависимости от антропометрических параметров пациента. Перед инъекцией суставную щель пальпируют непосредственно перед козелком при максимально открытом положении рта. В идеальных условиях инъекцию проводят в задне-верхнюю суставную щель. Игла должна перемещаться кпереди, внутрь и кверху, пока не достигнет глубины примерно в 1 дюйм. Контакт с задней стороной мыщелка необязателен, но может произойти, и в таком случае врач имеет возможность точно подтвердить местоположение иглы (фото 5-6).
Фото 5. Проецирование области проведения инъекции в капсулу сустава.
Фото 6. Проецирование области проведения инъекции в капсулу сустава.
Преждевременная инъекция во время введения иглы может привести к непреднамеренной анестезии височной и/или скуловой ветвей лицевого нерва, что затруднит закрытие глаза. После инъекции спросите пациента, изменился ли у него/нее прикус. Они должны ответить положительно, и указать на невозможность смыкания дистальных зубов. Если же прикус не изменился, это значит про возможную анестезию ушно-височного нерва, которая обеспечивает лишь частичную анестезию сустава. Височно-ушной нерв обеспечивает примерно 75% иннервации суставной капсулы, в то время как дополнительная иннервация идет через систему глубоких височных и жевательных нервов. При необходимости можно провести инъекцию повторно, тщательно проверяя окончательное местоположение иглы. Цель депозиции раствора анестетика внутри суставной капсулы заключается не столько в анестезирующем, сколько в гидравлическом эффекте, который в больше степени является ответственным за механизм «разблокировки» сустава.
Разблокировка и обучение
После успешной инъекции анестетика попросите пациента начать движение челюстью из стороны в сторону, а затем широко открыть рот. Данный комплекс движений необходимо выполнять в течение нескольких минут. Обычно от 30% до 50% пациентам удается разблокировать сустав самостоятельно просто за счет мягких движений, а также открывания и закрывания челюсти. При этом врач должен обеспечить тщательный мониторинг за пациентом на протяжении нескольких минут после инъекции дабы быть уверенным в отсутствие развития каких-либо побочных реакций. Пока пациент выполняет комплекс движений челюсти подготавливается термочувствительный пластик для изготовления временной каппы. Если же пациент не может разблокировать челюсть самостоятельно, то можно помочь ему мануально, переместив челюсть в сторону противоположную имеющемуся блоку, а затем направлять челюсть при широком открывании рта (фото 7-8).
Фото 7. Мануальная разблокировка сустава.
Фото 8. Изготовление временной стабилизирующей шины из термопласта.
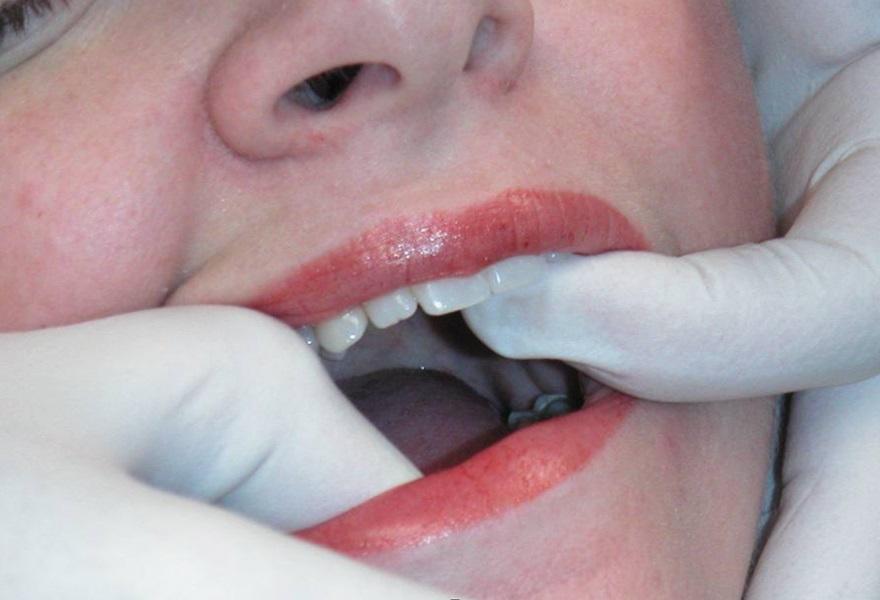
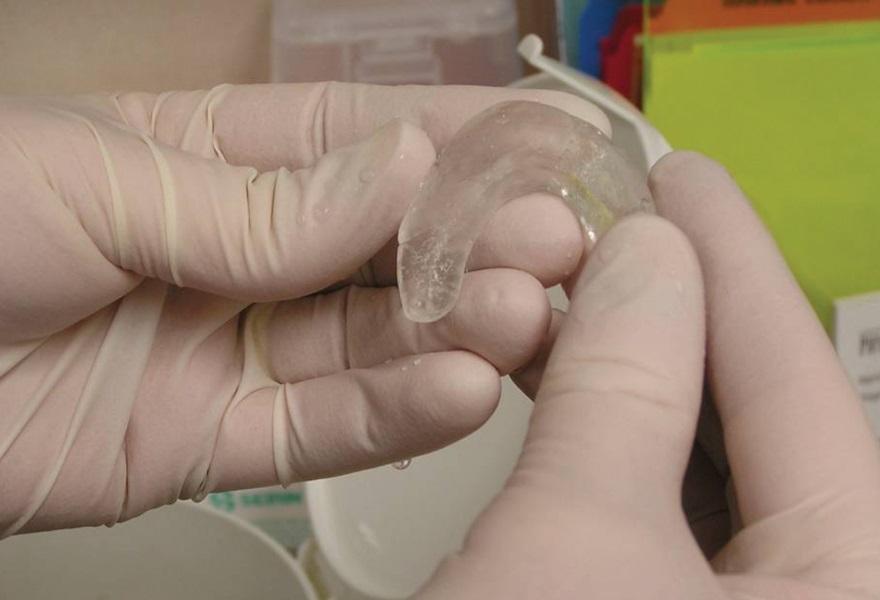
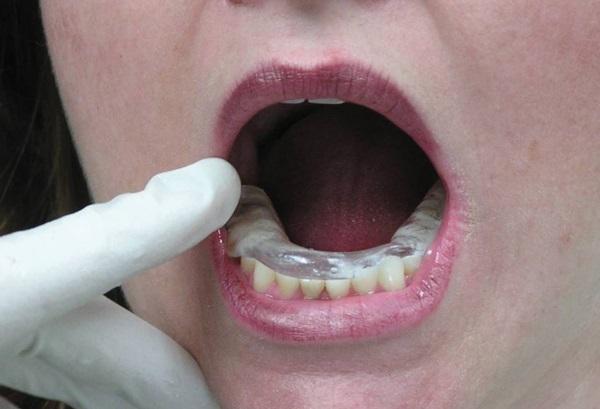
После разблокировки крайне важно проинструктировать пациента о дальнейших действиях и эффектах. Если после выполнения комплекса движений нижней челюсти больной не ощущает разницы между заблокированным и разблокированным состоянием, вполне вероятно, что повторный блок сустава сформируется на протяжении ближайших 24 часов. Чтобы пациент смог почувствовать разницу между разблокированным и заблокированным состоянием, необходимо попросить его укусить на задние зубы, и попробовать снова сместить диск. Это делается еще и для того, чтобы пациент осознал, что он и сам может разблокировать сустав при необходимости. Для проверки наличия разблокированного состояния пациент должен иметь возможность разместить хотя бы три пальца между резцами верхней и нижней челюсти при максимально открывании рта. Проверять факт разблокировки пациент может за 5 минут до сна и сразу же после пробуждения утром. Если утром пациент диагностирует наличие блока, ему рекомендовано сходить в горячий душ, который способствует расслаблению мышц, и соответственно – разблокировке суставов. После инструктажа пациенту устанавливают временную термопластическую каппу на нижнюю челюсть. Данные каппы проектируются с соотношением резцов «край в край» при 1 классе соотношений, или при 2 классе 2 подклассе. При этом крайне важно, чтобы каппа обеспечивала смещение диска с редукцией. Пациентам рекомендовано использовать данную шину все время даже в ходе приема пищи и во время сна на протяжении последующих 3-4 дней, а также хотя бы во время сна на протяжении еще 7 дней (фото 9-13).
Фото 9-12. Изготовление временной стабилизирующей шины из термопласта.
Фото 13. Готовая временная стабилизирующая шина из термопласта: вид при закрытом состоянии рта.
Контроль и альтернативы
Через неделю использования первичной каппы пациенты возвращаются для наблюдения. Если у пациента снова отмечается наличие блока, то процедуру можно повторить. Если же блок отсутствует, то пациент должен быть проинструктирован о потребности выполнения профилактических мероприятий для минимизации риска развития такового. Суть превентивных мер зависит от каждой отдельной клинической ситуации, но очень часто предусматривает применение специфических капп (ортотиков) в ночное время. Если же вышеописанный подход к лечению после нескольких попыток не демонстрирует никакой эффективности, то пациенту можно предложить выполнение артроцентеза или же артроскопии с хирургической коррекцией. Рекомендации для проведения какого-либо вмешательства зависят от данных анамнеза, особенностей диагноза, наличия болевых ощущений, дисфункции и того, насколько имеющаяся патология влияет на качество жизни. Если консервативный метод лечения оказывается неэффективным, то перед проведением хирургических манипуляций крайне рекомендовано провести МРТ-обследование области сустава для подтверждения диагноза. К сожалению, процедуры артроцентеза и артроскопии характеризуются только краткосрочным клиническим эффектом, но при этом позволяют почти полностью купировать болевые ощущения и заметно увеличивают доступный диапазон движений. Долгосрочная неэффективность хирургических подходов к лечению смещения диска без сопровождающейся редукции может быть обоснована отсутствием возможности применения стабилизирующей шины сразу же после выполнения процедуры, особенно в случаях выполнения вмешательств в области сустава в состоянии седации пациента.
Выводы
Пациенты со смещением суставного диска и сопутствующей редукцией очень часто переходят в состояние смещения диска без редукции. Анализ типичных симптомов данной формы внутрисуставной патологии, а также выполнение необходимых диагностических манипуляций, включая МРТ-обследование, позволяют поставить правильный диагноз, и выбрать наиболее подходящий метод лечения. Критерий времени в случаях лечения смещения суставного диска без сопутствующей редукции является крайне важным: чем дольше у пациента отмечается блок сустава, тем меньше шанс полного купирования данного состояния.
Автор: Jamison R. Spencer, DMD, MS
Репозиция диска внчс что
Отделение реконструктивной челюстно-лицевой хирургии Центрального НИИ стоматологии и челюстно-лицевой хирургии Росмедтехнологий, Москва
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава РФ, Москва
Смещение внутрисуставного диска височно-нижнечелюстного сустава как причина морфологических изменений лицевого скелета
Журнал: Стоматология. 2014;93(6): 42-46
Сенюк А. Н., Неробеев А. И., Романовский М. А. Смещение внутрисуставного диска височно-нижнечелюстного сустава как причина морфологических изменений лицевого скелета. Стоматология. 2014;93(6):42-46.
Seniuk A N, Nerobeyev A I, Romanovskiĭ M A. TMJ disc displacement as a cause of changes in facial skeletal morphology. Stomatologiya. 2014;93(6):42-46.
https://doi.org/10.17116/stomat201493642-46
Отделение реконструктивной челюстно-лицевой хирургии Центрального НИИ стоматологии и челюстно-лицевой хирургии Росмедтехнологий, Москва
Отделение реконструктивной челюстно-лицевой хирургии Центрального НИИ стоматологии и челюстно-лицевой хирургии Росмедтехнологий, Москва
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава РФ, Москва
В настоящее время роль хирурга в лечении патологии височно-нижнечелюстного сустава (ВНЧС) неоднозначна. В соответствии с рекомендациями авторитетного американского профессионального сообщества AAOMS (American Association of Oral and Maxillofacial Surgeons), хирургическое вмешательство на суставе показано только в случае боли и (или) дисфункции, не отвечающих на консервативные методы лечения. В связи с повсеместным развитием таких малоинвазивных методик, как артроцентез и артроскопия ВНЧС, на долю открытой хирургии приходится не более 10% всех хирургических манипуляций на данном суставе. Это объясняется также и тем, что в большинстве случаев симптомы дисфункции могут быть устранены консервативными методиками: сплинт-терапией, функциональными аппаратами, нейромышечным расслаблением, когнитивно-поведенческой терапией и т.д. По данным P. Toller [16], боль при внутренних нарушениях ВНЧС и остеоартрозе имеет тенденцию к снижению интенсивности или прекращению. В течение 3 лет наблюдения автор отмечал значительное улучшение клинической симптоматики на фоне тактики невмешательства у 85% пациентов. Сопоставимые данные получены и другими авторами 18.
Подобные наблюдения подтверждают высокие адаптационные способности ВНЧС, представляющего собой отдельную биологическую систему, реагирующую на изменяющиеся условия внешней среды процессом ремоделирования. Данный процесс, по мнению G. Arnett [5, 6], может проходить как по функциональному пути, т.е. с сохранением окклюзионных и скелетных параметров, так и по дисфункциональному пути, в виде так называемой кондилорезорбции с уменьшением объема головки нижней челюсти (НЧ) и сокращением высоты ее ветви. Подобное состояние является одним из основных этиологических факторов развития как симметричных, так и асимметричных форм скелетных дисгнатий.
Проведение ортогнатической операции, направленной на устранение вышеописанных скелетных деформаций, при наличии внутренних нарушений ВНЧС сопряжено с риском рецидива, связанного с послеоперационной кондилорезорбцией. В настоящее время у ортогнатических хирургов нет единого мнения по поводу тактики лечения данной категории пациентов. По мнению одних авторов 6, положение внутрисуставного диска не играет решающей роли в патогенезе кондилорезорбции, а значит, проведение ортогнатической операции возможно на фоне внутренних нарушений ВНЧС; другие же исследователи 11 считают положение внутрисуставного диска критически важным моментом для прогнозируемо стабильного результата лечения.
Имея опыт невмешательства в ВНЧС при хирургическом устранении дисгнатий II класса на фоне внутрисуставных нарушений, коллектив авторов данной статьи хотел бы поделиться своим опытом применения противоположной тактики, включающей в себя открытую репозицию суставного диска и бимаксиллярную ортогнатическую операцию с вращением окклюзионной плоскости против часовой стрелки.
Материал и методы
Предложенный план хирургического лечения разработан для пациентов со скелетными деформациями, подлежащими устранению хирургическим путем, на фоне прогрессирующей дегенерации тканей ВНЧС, которая подтверждена клиническими данными, а также результатами компьютерной томографии (КТ) и МРТ. В исследование не были включены пациенты с анкилозами ВНЧС, ревматоидным артритом или диспластическими процессами в ВНЧС.
Открытая репозиция суставных дисков ВНЧС проводилась через внутриушно-височный доступ [13] и осуществлялась с использованием техники, описанной
P. Mehra, L. Wolford [9], с той разницей, что в качестве костных анкеров нами были использованы ортодонтические мини-винты «конмет» диаметром 1,5 мм (рис. 1, см. на цв. вклейке). 
Техника открытой репозиции суставного диска приведена ниже.
Аккуратная диссекция поверхностных тканей осуществляется до капсулы ВНЧС, горизонтальное рассечение которой производится из соображений достижения наилучшей визуализации верхнего этажа сустава. Суставной диск мобилизуется. В ряде случаев, когда гипертрофированные ткани биламинарной зоны мешают репозиции суставного диска, проводится их клиновидная резекция. Выполняется диссекция в области переднего полюса суставного диска с отсечением волокон верхней порции латеральной крыловидной мышцы.
Выполняется установка титанового мини-винта в заднелатеральную поверхность шейки НЧ, отступя от верхнего полюса ее головки вниз на 10-12 мм. В имеющееся отверстие мини-винта продевается нерезорбируемый фиксирующий шовный материал, при помощи которого суставной диск прошивается матрацным швом в области заднего его полюса. Затем проводится репозиция диска, и свободные концы шовного материла фиксируются на шейке мини-винта. Ткани послойно ушиваются, активный дренаж оставляется на 1 сутки (рис. 2). 
В результате репозиции диска возникает дизокклюзия на стороне вмешательства, поэтому в послеоперационный период рекомендуется использование дистракционного окклюзионного аппарата, изготовленного заранее. В качестве подобного устройства может выступать аппарат Гербста. В случае одноэтапности с ортогнатической операцией данное явление нивелируется за счет интраоперационной нормализации окклюзии.
Послеоперационный период сопровождается назначением антибактериальных, нестероидных противовоспалительных препаратов, а также противоотечной и симптоматической терапии. Механотерапия назначается со 2-й недели после оперативного вмешательства.
Результаты и обсуждение
Четыре пациентки из 10 обращались за помощью по поводу боли/дисфункции ВНЧС, однако при более детальном обследовании, включавшем в себя оценку цефалометрических данных, КТ черепа и анализ диагностических моделей челюстей, загипсованных в артикулятор с использованием регистрата центрального соотношения, были диагностированы асимметричные формы скелетных дисгнатий. На КТ и МРТ у описанной группы пациенток были выявлены аналогичные вышеизложенным внутрисуставные нарушения. Средняя амплитуда открывания рта в данной группе составила 33,25 мм. При анализе траектории движений НЧ выявлены ее дефлекция в сторону пораженного сустава при открывании рта и протрузионном сдвиге, а также ограниченный латеротрузионный сдвиг в сторону здорового сустава. Всем пациенткам этой группы выполнена только открытая репозиция суставного диска ВНЧС по описанной схеме, при этом 1 пациентке оперативное вмешательство проводилось сразу на обоих суставах. Несмотря на положительную динамику в отношении боли во всех случаях, мы не получили значительного улучшения функции сустава и не отметили увеличения амплитуды движений НЧ на сроке наблюдения в 4 мес. Все пациентки данной группы на данном этапе проходят ортодонтическую подготовку к ортогнатической операции.
Приводим клинический пример.
Пациентка Д. направлена на консультацию в ЦНИИС и ЧЛХ по поводу нижней микрогнатии и вертикальной резцовой дизокклюзии. Выполнен цефалометрический анализ боковой телерентгенограммы (ТРГ), МРТ ВНЧС, КТ черепа. По данным цефанализа выявлены сокращение высоты ветвей НЧ, увеличенный наклон плоскости НЧ и окклюзионной плоскости, нижняя микрогнатия. На МРТ визуализировано двустороннее невправляемое смещение суставных дисков ВНЧС. На КТ черепа отмечена деформация головок НЧ, выраженная в уменьшении их объема, а также асимметрия НЧ в трансверсальной плоскости со смещением симфиза вправо. Амплитуду открывания рта оценивали, измеряя максимальное межрезцовое расстояние; она составила 39 мм. Нарушений движения НЧ в сагиттальной и трансверсальной плоскостях не отмечено.
Учитывая характерную форму скелетной дисгнатии, признаки кондилорезорбции НЧ, подтвержденные данными МРТ, приняли решение о проведении поэтапного лечения: открытой двусторонней репозиции суставных дисков, ортодонтической подготовки и ортогнатической операции, направленной на нормализацию скелетных параметров.
Двухчелюстная ортогнатическая операция выполнена через 6 мес после вмешательства на ВНЧС, в течение которых при помощи окклюзионных накладок создавалась дистракция в дистальных отделах зубных рядов с целью устранения компрессии в прооперированных суставах. По просьбе пациентки в связи с ее неудовлетворенностью формой носа симультанно с ортогнатической операцией выполнена открытая риносептопластика. В послеоперационный период выполнялась ортодонтическая коррекция зубных рядов.
Достигнутый в ходе лечения результат на сроке послеоперационного наблюдения в 6 мес характеризуется стабильностью окклюзионных, скелетных и цефалометрических параметров. Отмечено незначительное снижение величины максимального межрезцового расстояния при открывании рта, что отчасти связано с успешным устранением вертикальной резцовой дизокклюзии (рис. 3, см. на цв. вклейке; рис. 4). 
Как уже упоминалось выше, симптомы дисфункции ВНЧС могут быть устранены в большинстве случаев консервативно, без привлечения челюстно-лицевого хирурга. Целями лечения дисфункции являются устранение болевого синдрома и нормализация функции сочленения. Подобный подход не всегда учитывает сопутствующие дегенеративным процессам ВНЧС асимметричные деформации лицевого скелета. И, если рассматривать данный вопрос в разрезе ортогнатической хирургии или ортодонтии, то перед началом поэтапного устранения окклюзионных или скелетных нарушений необходимо быть уверенным в стабильности ВНЧС как опорной структуры.
Данные об «атрофии головок НЧ» как об одной из причин послеоперационных рецидивов в ортогнатической хирургии впервые появились в конце 70-х годов прошлого столетия [22], когда, столкнувшись с рядом проблем, авторы активно искали пути их решения и профилактики в свете широко развивающейся хирургии зубочелюстных деформаций. Большинство неудач в то время связывали с неправильным позиционированием мыщелковых отростков во время фиксации остеотомированных фрагментов [25, 26], однако со временем стало ясно, что даже идеальное положение головок НЧ не является гарантом послеоперационной стабильности [23].
F. Worms и T. Speidel [24] отмечали явления кондилорезорбции после двусторонней вертикальной остеотомии НЧ и связывали избыточное ремоделирование суставов с изменением их «функционального матрикса». Авторы предположили, что наиболее выраженным искажением указанного параметра характеризуются операции с вращением окклюзионной плоскости против часовой стрелки и предлагали отступиться от данного вида вмешательств при хирургии дисгнатий II класса с вертикальным типом роста в пользу изолированной остеотомии верхней челюсти. Мы предполагаем, что подобное заключение могло быть сделано авторами в связи с выбором ими техники одночелюстной операции, так как впоследствии рядом исследователей 29 бимаксиллярная хирургия с подобным типом вращения окклюзионной плоскости была признана наиболее стабильным видом вмешательства.
Наибольшую популярность тема кондилорезорбции приобрела после публикации G. Arnett, S. Milam, L. Gottesman [5, 6], в которой были подробно проанализированы различные механизмы возникновения дегенеративных изменений ВНЧС, наблюдаемых после ортогнатических операций; основным из них был признан компрессионный как результат неправильного позиционирования мыщелковых отростков во время фиксации фрагментов. По мнению авторов, проведение ортогнатической операции на фоне дегенеративных изменений ВНЧС возможно после медикаментозной подготовки и доказанного отсутствия прогрессии по ряду контрольных КТ. Медикаментозный протокол с его подробным обоснованием на молекулярном уровне изложен в работе M. Gunson, G. Arnett [7].
Вопрос о степени участия внутрисуставных нарушений (дислокаций суставного диска) в патогенезе кондилорезорбций остается дискуссионным. Среди всех функций, приписываемых диску, мы можем выделить 3 как наиболее важные: амортизация и равномерное распределение механического давления; предотвращение грубых дегенеративных изменений; лубрикация суставных поверхностей. Известно, что предложенная P. Mehra и L. Wolford [9] методика открытой репозиции суставного диска с фиксацией его при помощи костного анкера в сочетании с бимаксиллярной ортогнатической хирургией может способствовать частичному восстановлению костной ткани суставных поверхностей [11]. Подобные наблюдения приводит также С. Yang [12], который предлагает устранять асимметричные зубочелюстные деформации за счет оппозиционного роста костной ткани мыщелковых отростков после проведенной репозиции суставных дисков и последующего ортодонтического долечивания. Оба представленных подхода исходят из того, что дислокация суставного диска является ведущим элементом патогенеза дегенерации суставных поверхностей. Подобная философия подтверждается практически стопроцентным обнаружением стойкой передней дислокации суставных дисков у пациентов с признаками кондилорезорбции.
Репозиция суставного диска может быть проведена с использованием артроскопической техники [12, 33, 34], однако, во-первых, это сопряжено с определенными техническими трудностями, а во-вторых, по нашим представлениям, значительно меняет биомеханику сустава, так как диск фиксируется к неподвижной анатомической структуре и, следовательно, затрудняет трансляционные движения НЧ. Другие же артроскопические техники, не предусматривающие восстановления правильного анатомического соотношения диск-головка, на наш взгляд, хоть и зарекомендовали себя в устранении симптомов дисфункций, все же не могут гарантировать стабильности мыщелкового отростка НЧ после изменения его пространственного положения в результате ортогнатической операции.
Несмотря на отсутствие на сегодняшний день долговременных послеоперационных результатов, мы, полагаясь на данные литературы, говорящие в пользу того, что ортодонтический рецидив вследствие кондилорезорбции, как правило, наступает в течение первого полугодия [15], можем сделать вывод: подобная тактика, включающая в себя открытую репозицию суставных дисков и бимаксиллярную ортогнатическую операцию с вращением окклюзионной плоскости против часовой стрелки, способна обеспечить стабильный результат при хирургическом лечении дисгнатий на фоне внутренних нарушений ВНЧС.
Использование данной техники для устранения симптомов дисфункции, на наш взгляд, не является целесообразным в свете общемировой тенденции к снижению степени инвазивности оперативных вмешательств на ВНЧС [1-4, 14]. Кроме того, согласно полученным нами результатам, открытая репозиция суставного диска, проведенная изолированно, не гарантирует увеличения амплитуды движения НЧ и связана с обязательным проведением механотерапии в послеоперационном периоде. Вызывая дизокклюзию на стороне проведения, данное вмешательство предусматривает дальнейшую окклюзионную коррекцию, поэтому мы считаем наиболее целесообразным выполнять его симультанно с ортогнатической операцией.