Рекомбинантная вакцина что это значит
Рекомбинантная вакцина что это значит
Генно-инженерные вакцины содержат Аг возбудителей, полученные с использованием методов генной инженерии, и включают только высокоиммуногенные компоненты, способствующие формированию защитного иммунитета (более подробно см. главу 7). Возможны несколько вариантов создания генно-инженерных вакцин.
• Внесение генов вирулентности в авирулентные или слабовирулентные микроорганизмы.
• Внесение генов вирулентности в неродственные микроорганизмы с последующим выделением Аг и его использованием в качестве иммуногена.
• Искусственное удаление генов вирулентности и использование модифицированных организмов в виде корпускулярных вакцин.
Ряд современных противовирусных вакцин сконструирован путём введения генов, кодируюших основные Аг патогенных вирусов и бактерий в геном вируса осповакцины (HBsAg вируса гепатита В) и непатогенных для человека сальмонелл (HBsAg вируса гепатита В и Аг токсина столбнячной палочки). Другим примером служит введение генов возбудителя туберкулёза в вакцинный штамм БЦЖ, что придаёт ему большую активность в качестве дивергентной вакцины. Такие препараты известны как векторные вакцины.
Для активной иммунопрофилактики гепатита В также предложена вакцина, представляющая собой HBsAg вируса. Его получают из дрожжевых клеток, в которые введён вирусный ген (в форме плазмиды), кодирующий синтез HBsAg. Препарат очищают от дрожжевых белков и используют для иммунизации. В качестве метода более быстрой и дешёвой наработки бактериальных экзотоксинов в настоящее время разработаны методы их получения при помощи неприхотливых микроорганизмов, в геном которых искусственно внесены гены токсинообразования (например, в виде плазмид).
Синтетические вакцины
Принцип конструирования вакцин включает синтез или выделение нуклеиновых кислот или полипептидных последовательностей, образующих Aг-детерминанты, распознаваемых нейтрализующими AT. Непременные компоненты таких вакцин — сам Аг, высокомолекулярный носитель (винилпирролидон или декстран) и адъювант (повышающий иммуногенность вакцин). Подобные препараты наиболее безопасны в плане возможных поствакцинальных осложнений, но их разработке мешают две проблемы. Во-первых, не всегда имеется информация об идентичности синтетических эпитопов естественным Аг. Во-вторых, низкомолекулярные синтетические пептиды обладают низкой иммуногенностью, что приводит к необходимости подбора соответствующих адъювантов.
С другой стороны, введение синтетических вакцин в комбинации с адъювантами и иммуномодуляторами перспективно у лиц с нарушениями иммунного статуса. Особые перспективы имеет использование нуклеиновых кислот для иммунопрофилактики инфекций, вызываемых внутриклеточными паразитами. В эксперименте показано, что иммунизация организма РНК и ДНК многих вирусов, малярийного плазмодия или возбудителя туберкулёза приводит к развитию стойкой невосприимчивости к заражению.
«ЭпиВакКорона». Чем вакцина от COVID-19 Центра «Вектор» лучше остальных
МОСКВА, 3 июл — РИА Новости. Вакцина «ЭпиВакКорона» против коронавирусной инфекции разработана в новосибирском наукограде Кольцово, в гражданском обороте — с декабря прошлого года. Препарат не содержит вируса, его частей и генетического аппарата, практически не дает побочных эффектов. Это очень безопасная вакцина. По состоянию на июнь произведено более трех миллионов доз.
Состав вакцины «ЭпиВакКорона»
«ЭпиВакКорона» содержит пептидные антигены — короткие куски белков коронавируса SARS-CoV-2, которые способствуют выработке антител в организме. Три пептида имитируют эпитопы шиповидного белка коронавируса (S-белка), то есть участки, сильнее всего активирующие иммунный ответ.
Эти пептиды синтезированы искусственно и объединены в единую молекулу с белком-носителем, который наработан биотехнологическим способом. Белок-носитель представляет собой оболочечный белок SARS-CoV-2 (N-белок).
Для усиления иммунного ответа в композицию добавлен адъювант — гидроксид алюминия. Есть также несколько вспомогательных веществ.
Принцип действия и отличия от других вакцин
Разработка Государственного научного центра вирусологии и биотехнологии «Вектор» Роспотребнадзора относится к классу пептидных вакцин. По сути, это коктейль из коротких белковых последовательностей — пептидов.
В отличие от «Спутника V» и «КовиВак», в препарате нет вируса, ДНК, РНК. Все пептиды синтетические. Они имитируют маленькие участки белков реального коронавируса, вызывающие выработку защитных антител.
Из-за того, что организму предъявляют не весь вирус, иммунный ответ на «ЭпиВакКорону» слабее. В крови вырабатываются только специфические вируснейтрализующие антитела.
В «Векторе» поясняют, что их разработка эффективна против различных штаммов коронавируса, поскольку содержит консервативные, то есть редко изменяющиеся, эпитопы.
Пептидная вакцина «ЭпиВакКорона» продуцирует антитела против коронавируса. Для этого в ее молекуле содержатся В- и Т-эпитопы S-белка SARS-CoV-2, направленные на активацию разных иммунных клеток. Пептиды вместе с белком-носителем попадают в В-лимфоцит в виде эндосомы, там они расщепляются на части и вместе с белками главного комплекса гистосовместимости II класса выставляются на поверхности для распознания.
Инструкция по применению
Подготовка к вакцинации
В инструкции по применению к «ЭпиВакКороне» не оговаривается необходимость как-то специально готовиться к вакцинации. Ранее один из разработчиков, заведующий отделом зоонозных инфекций и гриппа «Вектора» Александр Рыжиков рекомендовал делать прививку в относительно здоровом состоянии, чтобы «дать организму возможность сосредоточиться на антигенах вакцины».
В Минздраве заявили, что тест на наличие антител к SARS-CoV-2 перед вакцинацией не обязателен, также как и ПЦР-теста на наличие РНК коронавируса.
Как делается прививка «ЭпиВакКороной»
Перед прививкой пациента осматривает врач, чтобы исключить заболевания в острой стадии, измеряет температуру.
Ампулу с препаратом выдерживают несколько минут при комнатной температуре, поскольку она хранится замороженной. Встряхивают, набирают в одноразовый шприц дозу 0,5 миллилитра. Укол делают в дельтовидную мышцу плеча либо латеральную широкую мышцу бедра. После введения необходимо в течение получаса находится под наблюдением медицинских работников.
С недавних пор «ЭпиВакКорона» доступна в шприц-дозах, что значительно облегчает процесс иммунизации.
Уже после первой дозы пациент получает бумажный сертификат, где указаны тип введенной вакцины и дата второй прививки. Информация о процедуре появляется в личном кабинете на сайте «Госуслуги».
Упаковка шприц-доз вакцины «ЭпиВакКорона» для профилактики COVID-19, произведенной на предприятии «Вектор-БиАльгам» в Новосибирске.
Что нельзя делать после прививки
В последующие дни после вакцинации необходимо избегать переохлаждения, перегрева.
Минздрав при проведении вакцинации против COVID-19 не рекомендует мочить место укола в течение трех дней, посещать баню, сауну, принимать алкоголь, испытывать тяжелые физические нагрузки.
Интервал между прививками
Вакцинация проходит в два этапа, интервал между первой и второй прививками составляет не менее 14-21 дня. «ЭпиВакКорона» — однокомпонентная вакцина, то есть состав и объем обеих доз одинаков.
Когда появятся антитела к коронавирусу
Согласно результатам I-II фазы клинических исследований, опубликованным в журнале «Инфекция и иммунитет», наибольшая концентрация антител к пептидным антигенам вакцины «ЭпиВакКорона» наблюдалась на 42 день после введения первой дозы.
Иммунологическая эффективность вакцины близка к ста процентам. По сообщению Александра Рыжикова, антительный ответ формируется у 90 процентов людей. В силу особенностей организма антитела могут образоваться не у всех.
Из-за особенностей действия вакцины антительный ответ не выявляется большинством коммерческих тест-систем, они не достаточно чувствительны. «Вектор» разработал собственную ИФА тест-систему «SARS-CoV-2-IgG-Вектор»для определения иммунного ответа у привитых «ЭпиВакКороной».
Побочные эффекты от вакцины «ЭпиВакКорона»
Во время I-II фазы клинических испытаний «ЭпиВакКороны» волонтеры отмечали небольшую боль в месте укола, которая держалась максимум день-два. Никаких аллергических реакций на вакцину не зафиксировано.
Также не было связанных с вакциной гриппоподобных симптомов, включающих головную боль, миалгию, лихорадку, астению. Разработчики оценивают препарат как «низко реактогенный, безопасный и хорошо переносимый». В то же время в описании к «ЭпиВакКороне» говорится, что возможно кратковременное повышение температуры тела не более 38,5 градуса.
Продолжительность действия
Ученые смогли предварительно оценить продолжительность иммунитета у приматов, которым ввели «ЭпиВакКорону» весной прошлого года. У животных до сих пор обнаруживаются антитела. В тоже время для усиления защитного эффекта им потребовалось ввести третью дозу вакцины.
Ученые продолжают наблюдать за привитыми добровольцами. Согласно текущим данным, антитела присутствуют в крови и спустя девять месяцев. Ожидается, что они сохраняют защитные функции год. Точная длительность иммунитета, которую дает «ЭпиВакКорона», будет известна после завершения III фазы клинических исследований на трех тысячах добровольцах.
Противопоказания для вакцинации
В целом для всех вакцин существуют общие противопоказания — острые инфекции, обострение хронических болезней, жизнеугрожающие и неотложные состояния. Прививку проводят через месяц после выздоровления, а в случае нетяжелых ОРВИ, острых инфекционных заболеваний ЖКТ — после снижения температуры.
Согласно рекомендациям оперштаба Москвы, вакцинацию не проводят перенесшим COVID-19 менее полугода назад.
Наличие антител к SARS-CoV-2 не входит в число противопоказаний.
В инструкции к «ЭпиВакКороне» перечислены особые противопоказания, такие как гиперчувствительность к гидроксиду алюминия и другим компонентам препарата, тяжелые аллергии, реакции на предыдущие введения вакцины, первичный иммунодефицит, злокачественные заболевания крови и новообразования.
Есть также ряд состояний, при которых прививку делают с осторожностью, включая хронические заболевания печени и почек, сахарный диабет II типа, тяжелые заболеваниях системы кроветворения, эпилепсии, инсульты.
В настоящее время «ЭпиВакКорону» не делают беременным, кормящим материям и детям до 18 лет, поскольку клинические испытания вакцины на этой категории граждан еще не проведены.
Ревакцинация
По словам генерального директора «Вектора» Рината Максютова, вакцина «ЭпиВакКорона» подходит для ревакцинации. Сейчас ученые работают над трехкратной системой вакцинации. Еще одну дозу можно будет вводить через шесть, девять или двенадцать месяцев после второй.
Отзывы врачей и привитых «ЭпиВакКороной»
Разработчики испытали «ЭпиВакКорону» на себе в числе первых. Так, по словам Александра Рыжикова, после нескольких вакцинаций у него сохраняется хороший титр антител.
Среди привитых «ЭпиВакКороной» еще осенью прошлого года — глава Роспотребнадзора, главный санитарный врач России Анна Попова и вице-премьер Татьяна Голикова. Они отмечали хорошее самочувствие после вакцинации.
«В условиях эпидпроцесса, который сейчас идет, эта вакцина показана для предупреждения коронавируса для категории лиц, которые имеют хронические заболевания, для старшего поколения, потому что на нее реакция минимальна», — такое мнение высказал врач-инфекционист Евгений Тимаков.
Где можно привиться «ЭпиВакКороной»
Вакцинация «ЭпиВакКороной», как и двумя другими российскими вакцинами от коронавируса, бесплатна. Препарат поставляют в медицинские учреждения всех регионов России и прививочные пункты. Уточнить его наличие можно по телефону горячей линии регионального органа здравоохранения.
Рекомбинантная вакцина что это значит
В генетическом разнообразии вирусов в природе, особенно корона-, флави-и тогавирусов, важную роль играет рекомбинация. Она может происходить не только между близкородственными, но и отдаленно родственными вирусами.
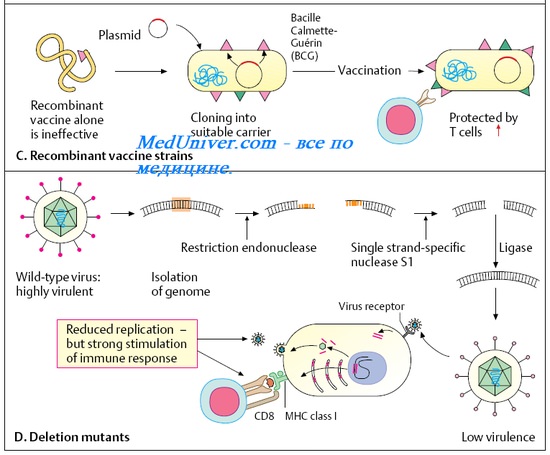
Важным достижением технологии рекомбинантной ДНК явилось открытие возможности замены удаленного гена чужеродным геном. Этот метод использует вирусы как векторы для переноса генов протективных антигенов других вирусов. В геном авирулентного вируса вставляют ген интересующего вируса, кодирующий антиген, вызывающий протективный ответ в привитом организме.
Модифицированный таким образом авирулентный вирус используют как живую вирусную вакцину. Клетки, в которых векторный вирус реплицируется in vivo, экспрессируют чужеродный белок, вызывающий гуморальный и опосредованный клетками иммунный ответ на данный белок.
Вирусные химеры, как вакцины с репликативным механизмом одного вируса и протективными антигенами другого, являются быстрой формой векторных вакцин. Прообразом таких вакцин можно считать реассортантные вакцины.
Вирус осповакцины был одним из первых вирусов, на примере которого была показана возможность такой замены без потери жизнеспособности рекомби-нантного вируса с экспрессией белка, кодируемого чужеродным геном и индукцией иммунитета на этот белок. Подход к получению безопасной эффективной живой вакцины заключается в использовании стабильного вакцинного вирусного штамма для создания рекомбинантов, которые экспрессируют протективные антигены других вирусов, против которых желательно создать иммунитет. Члены семейства вирусов оспы оказались удобными для получения рекомбинантных гибридов, благодаря их большому геному, позволяющему удалять значительные участки ДНК без потери способности к репликации.
Гены, кодирующие различные антигены многих вирусов, были включены в геном вируса осповакцины. Прививка животных этими рекомбинантными векторными вакцинами каждый раз сопровождалась хорошим антительным ответом. Например, вирус осповакцины, использованный в качестве вектора вакцины против бешенства, будучи включенным в приманку для скармливания, защищал лис и хорьков от бешенства. Возможность включения нескольких генов, кодирующих соответствующие иммуногены, позволяет создать новый тип комбинированных (поливалентных) вакцин.
Потенциальными векторами являются многие ДНК-содержащие вирусы, реплицирующиеся в ядре или цитоплазме. Первые во многих случаях могут быть интегрированы в клеточную ДНК, что может привести к персистенции вируса и клеточной трансформации. Этот факт — хороший аргумент в пользу выбора «цитоплазматических» вирусов, таких как вирусы оспы, которые являются наиболее крупными вирусами животных.
Участок генома вирусов оспы, кодирующий тимидинкиназу, не является геномом, функция которого жизненно необходима для размножения вируса, и его можно заменять на чужеродные ДНК.
Чужеродные белки, экспрессирующиеся рекомбинантным вирусом оспы, сохраняют свои антигенные свойства и способность формировать вирионную структуру.
Использование этого вируса в качестве вектора для вакцинации имеет ряд преимуществ: способность размножаться в клетках многих видов животных, экспрессировать несколько генов, индуцировать гуморальный и опосредованный клетками иммунитет, термостабильность, экономичность производства и легкость применения.
В качестве векторов для создания живых рекомбинантных вакцин могут быть использованы адено-, бакуло- и герпесвирусы. Они, как и вирусы оспы, имеют крупный геном, — по крайней мере с одной несущественной областью для репликации и несколькими участками, в которые могут быть встроены чужеродные гены и экспрессированы без потери инфекционности. В качестве векторов успешно используют вирусы оспы птиц.
Рекомбинантные живые вакцины по существу сочетают в себе свойства живых и компонентных вакцин. Проблема использования вектора живых вакцин в основном аналогична. Основное различие с живыми вакцинами заключается в том, что экспрессируется только один или несколько селективных генов, репли-цируемых вместе с геномом вектора. В этом смысле, данные вакцины похожи на традиционные субъединичные (компонентные), но отличаются от них лишь тем, что являются «реплицирующимися антигенами».
Рекомбинантные векторные вакцины как бы сочетают в себе положительные качества живых и инактивированных вакцин. При репликации в организме рекомбинантного вируса с встроенным чужеродным геном, кодирующим синтез гликопротеина, который может быть экспрессирован на поверхности клеток и может индуцировать развитие как гуморального, так и клеточного иммунного ответа. Субъединичные вакцины могут индуцировать развитие только гуморального иммунного ответа.
Что такое ДНК-вакцины и с чем их едят?
Автор
Редактор
ДНК-вакцины относятся к типу принципиально новых биологических препаратов. С их разработкой связывают большие надежды на повышение эффективности профилактики не только заболеваний бактериальной, вирусной и паразитарной природы, но и аллергических, аутоиммунных и даже онкологических болезней. Более двадцати лет назад возникла идея использовать гены возбудителей заболеваний для активации защитных механизмов. Конструкция ДНК-вакцин гениально проста: главные компоненты в ней — вектор и целевой иммуноген. Но, несмотря на это, ДНК-вакцины не стоят на страже нашего здоровья: их не вводят пациентам в поликлиниках, они не продаются в аптеках.
Более сотни лет прошло с введения Л. Пастером термина «вакцина» (лат. vacca — корова) и более двух сотен — с легендарных экспериментов Э. Дженнера по прививанию коровьей оспы ребенку с целью предупреждения развития опасного человеческого варианта болезни. Принцип защитного действия введенных в организм ослабленных инфекционных агентов или их частей научным языком объяснили уже в XX веке: безопасный чужеродный антиген учит иммунную систему в дальнейшем быстро распознавать и уничтожать активного и опасного возбудителя с точно такими же антигенами*. Процесс часто сравнивают с раздачей фоторобота преступника сотрудникам полиции.
* — Хронологию разработки вакцин, информацию о влиянии вакцинации на характер эпидемий и численность человечества, доводы адептов движения антивакцинации и ответы на множество животрепещущих вопросов относительно целесообразности, пользы и вреда прививок можно найти в статье «Вакцины в вопросах и ответах» [1]. — Ред.
За 200 лет форма и содержание прививок претерпели существенные изменения: Дженнер инфицировал царапины содержимым оспинных пустул, Пастер облагородил процедуру, вводя ослабленных агентов шприцем, затем научились создавать вакцины из убитых и даже растерзанных возбудителей (сплит- и субъединичные вакцины), недавно начали использовать рекомбинантные вакцины, содержащие один или несколько антигенов (обычно белковых), синтезированных генно-инженерным путем. И вот в двери ВОЗ робко стучится новый плод, порожденный слиянием науки с фарминдустрией, — вакцина из нуклеиновых кислот [2].
Начало ДНК-вакцинологии связывают с работами Д. Танга (1992 г.), в которых была показана способность плазмидной ДНК, экспрессирующей гормон роста человека, индуцировать выработку антител.
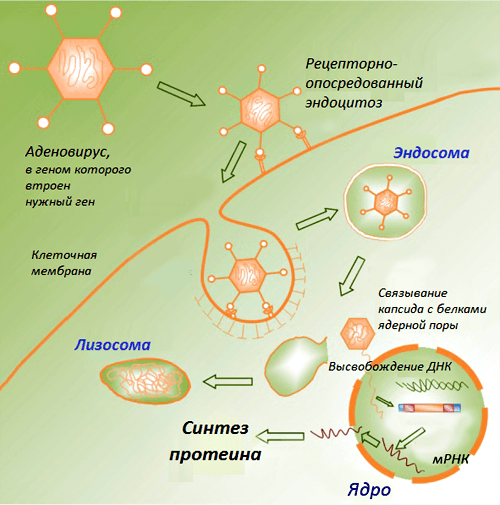
В классическом варианте такие вакцины состоят из плазмидных ДНК, содержащих гены возбудителей инфекционных заболеваний (целевые гены, или иммуногены). Продукты данных генов способны вызывать развитие защитных реакций организма, выступая в этом случае в роли антигенов. Доставку ДНК в макроорганизм первоначально осуществляли в комплексе с катионными липидами, однако эффект от введения препарата чистой нуклеиновой кислоты оказался более выраженным. Введенная в организм ДНК проникает в клеточное ядро, превращая клетку в завод по производству вакцины. Такая ДНК длительное время существует вне хромосом без репликации, транскрибируется за счет ферментов хозяйской клетки и экспрессирует соответствующие гены, продукты которых вызывают формирование иммунитета (рис. 1).
Рисунок 1. Схематическое изображение процессов в клетке после проникновения ДНК-вакцины. Рисунок из «Википедии».
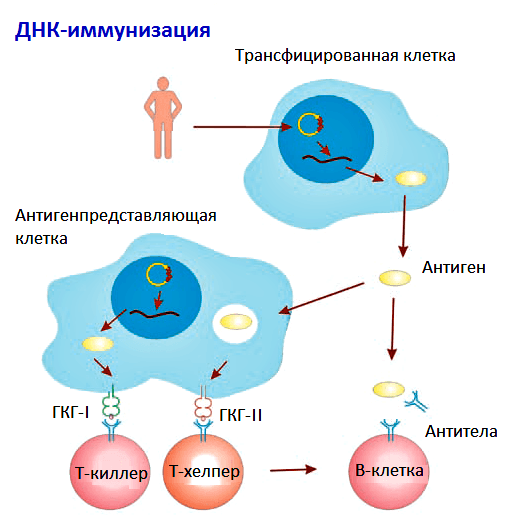
ДНК-вакцины сохраняются в организме 3–4 недели. За это время они успевают индуцировать Т- и В-клеточный иммунитет (рис. 2). Однако, несмотря на кажущуюся простоту, многие механизмы развития иммунного ответа на ДНК-вакцины остаются малоизученными [3].
Рисунок 2. Схема развития иммунного ответа на ДНК-вакцину. Рисунок из «Википедии».
Более чем 20-летняя эволюция ДНК-вакцин продолжается и сегодня. Прогресс в дизайне кодирующих антигены нуклеотидных последовательностей, в оптимизации состава (в том числе включение молекулярных адъювантов), в совершенствовании форм и физических методов доставки позволил второму поколению ДНК-вакцин преодолеть такие проблемы первого поколения, как низкий уровень трансфекции и недостаточная иммуногенность.
Сейчас разработки в области генетических вакцин проводятся во многих странах мира. В настоящее время сконструированы экспериментальные ДНК-вакцины для профилактики инфекционных заболеваний паразитарной (шистосомоз, лейшманиоз), бактериальной (хламидиоз, сибирская язва, микоплазмозы) и вирусной (бешенство, лихорадки Западного Нила и Эбола) природы. На разных стадиях доклинических и клинических испытаний находятся генетические вакцины против вирусов гриппа, гепатитов А и В, герпеса, кори, геморрагических лихорадок, ВИЧ, собачьей чумы, ящура, папилломавирусов, цитомегаловирусов. Столь интенсивное развитие данного направления вакцинологии, вероятно, уже в ближайшей перспективе обеспечит реальный выход в виде эффективных и безопасных вакцинных препаратов, рекомендованных для применения в здравоохранении и ветеринарии.
Чем же ДНК-вакцины хороши?
Но. всё хорошее имеет свои недостатки
Конструкция ДНК-вакцин
Для получения ДНК-вакцин ген, кодирующий продукцию иммуногенного белка, необходимо встроить в вектор, роль которого выполняют бактериальная плазмида или вирус [4]. Вектор не должен реплицироваться в клетках макроорганизма, поэтому может содержать только прокариотические сайты инициации репликации.
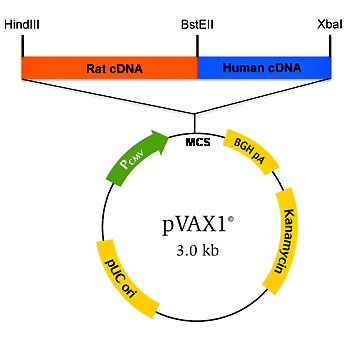
Для создания ДНК-вакцин используются хорошо изученные плазмиды грамотрицательных бактерий (в основном E. coli), в частности многокопийная pUC19 или pBR322 и их производные. Разработаны специальные векторы для ДНК-вакцин — pcDNA3 и pcDNA3.1 (Invitrogen), которые содержат цитомегаловирусный (ЦМВ) промотор и сигнал полиаденилирования гена гормона роста быка. Также к коммерчески доступным плазмидам, которые чаще всего используются в качестве векторов для ДНК-вакцин, относятся: pVAX1 (Invitrogen), pCI, VR1012 DNA, pJW4303, pVAC1-mcs и pVAC2-mcs (InvivoGen). Последние две применяются для усиления гуморального иммунного ответа и содержат антигены к поверхностным структурам мышечных клеток [5].
Из числа вирусных векторов, обеспечивающих более высокий уровень экспрессии целевого антигена, чаще всего используются: дефектный по репликации аденовирус серотипа 5 (AD5), ортопоксвирусы и модифицированные вирусы осповакцины, альфавирусы. Аденовирусный вектор обладает высокой эффективностью трансфекции — до 100 %, в него можно включать до 8 т.п.н. ДНК. Отрицательный момент — синтез собственных белков, способных индуцировать иммунный ответ. Самые используемые осповакцинные модификации — Ankara (MVA) и New York Vaccinia strain (NYVAC). Первая получена в результате 56-кратного пассирования вируса в куриных эмбриональных фибробластах. В геноме NYVAC удалено 18 открытых рамок считывания, ассоциированных с диапазоном хозяев и вирулентностью. В каждый из перечисленных векторов можно встроить до 50 т.п.н. ДНК [6].
Элементы конструктора
Рисунок 3. Конструкция ДНК-вакцины на основе вектора pVAX1 с химерным геном (Rat cDNA, Human cDNA). Pcmv — цитомегаловирусный промотор; MCS — сайт для множественного клонирования генов; BGH pA — терминатор с сигналом полиаденилирования гена гормона роста быка; Kanamycin — ген устойчивости к канамицину; pUC ori — участок начала репликации плазмид группы pUC; HindIII, BstEII, XbaI — сайты рестрикции. Рисунок из [5].
Чтобы пригодиться для создания ДНК-вакцин, каждый уважающий себя вектор должен содержать необходимые конструкционные элементы (рис. 3).
Службы доставки
Способам введения ДНК-вакцин в организм уделяется не меньше внимания, чем созданию самих конструкций, так как от этого зависит успех иммунизации в целом. Поэтому разработаны различные, порой весьма хитроумные, методы доставки таких вакцин в организм.
Самый простой — это парентеральный способ введения, который заключается в инъекции ДНК-вакцин в солевом растворе (внутримышечно, внутрикожно). При этом бόльшая часть ДНК поступает в межклеточное пространство и только потом включается в клетки.
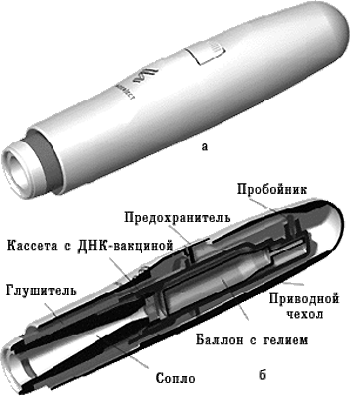
Использование генного пистолета. Для этого ДНК фиксируют на микроскопических золотых гранулах (около 1–2 мкм), а затем с помощью устройства, приводимого в действие сжатым гелием, гранулы «выстреливают» непосредственно внутрь клеток (рис. 4). Для данного способа доставки требуется значительно меньшее количество вводимого материала, чем для внутримышечной инъекции. Так, для инъекции мышам нужно 10-100 мкг препарата, а с использованием генного пистолета достаточно 0,1-1 мкг.
Электропорация — техника, которая с использованием электрических импульсов позволяет формировать поры в клеточной мембране и доставлять ДНК непосредственно в клетки.
Микроконтейнеры из полиматериалов. Московские ученые, например, создали пористую микросферу из карбоната кальция, покрытую несколькими слоями полисахаридов, в которую упаковывается молекула ДНК. Если микросферы в полимерной оболочке поместить в подкисленный раствор, карбонат кальция внутри растворится и уйдет через полимерную мембрану. Внутри останется только ДНК, подлежащая транспортировке. Подобных микроконтейнеров для доставки ДНК разработано не так много. Есть зарубежные аналоги, в которых оболочка капсулы выполнена из полимолочной кислоты. На их основе создают вакцины против гепатита и даже СПИДа. Средний диаметр микрокапсул для доставки ДНК-вакцин всего 1–2 микрона. Такие микрокапсулы можно ввести подкожно или даже в кровь. Если в микрочастицу вместе с ДНК или лекарством поместить фермент, расщепляющий оболочку капсулы изнутри, то высвобождением лекарства можно управлять: чем меньше фермента, тем медленнее рушится оболочка.
Липосомные носители обеспечивают высокую эффективность доставки при внутривенном введении, при этом экспрессия целевых генов значительно возрастает, так как осуществляется во многих органах, и особенно в селезенке.
ДНК-вакцины можно вводить перорально с использованием бактериальных носителей. Для этих целей применяются, например, модифицированные бактерии Shigella flexneri с делецией в гене asd. Мутантные бактерии растут in vitro на среде с диаминопимелиновой кислотой и, проникая в эукариотические клетки, не размножаются в них, так как отсутствует упомянутая кислота, а продуцируют закодированные в плазмиде антигены [6]. Для перорального введения создан вектор на основе ослабленного штамма Salmonella, который способен к самоуничтожению в организме через определенный период времени после выполнения иммунизационных задач. Для этого бактерию модифицировали таким образом, что ее выживание стало зависеть от наличия искусственных сахаров, не встречающихся в условиях организма. После того как в клетках, зараженных генно-инженерным штаммом Salmonella, заканчивается запас специфического сахара, поставляемого вместе с вакциной, бактерии не способны сохранить целостность своих клеточных стенок, что приводит к их гибели [11].
Была предложена оригинальная система доставки ДНК с помощью «теней» — неживых клеток грамотрицательных бактерий, лишенных цитоплазматического содержимого, но сохраняющих морфологию и антигенные структуры, включая адгезивные факторы. «Тени» обладают тропностью к антигенпрезентирующим клеткам макроорганизма и адъювантными свойствами, усиливающими иммунный ответ. Кроме того, в лиофильно-высушенном состоянии препараты «теней» хранятся при комнатной температуре неопределенно долгое время, а их производство дешево [6].
Разработана технология доставки ДНК-вакцин с использованием бактериофагов [12]. В данном случае вакцинная ДНК встраивается в геном вектора-бактериофага, которым затем иммунизируют макроорганизм [13].
Нужно учитывать, что разные методы доставки ДНК-вакцин в организм обеспечивают развитие различных клеточных реакций, при этом важные иммунологические пути могут быть стимулированы или, наоборот, не задействованы в ходе развития защитного ответа. Способы и места введения ДНК-вакцин варьируют для разных видов организмов. Например, уши свиньи — отличное место для инъекций, а вот введение препарата в уши овец или коров неэффективно.
Помощники генетических вакцин
Для усиления иммунного ответа, вызванного ДНК-вакцинами, совместно с ними вводят различные адъюванты, например, плазмиды, кодирующие синтез цитокинов, гранулоцитарно-макрофагального колониестимулирующего фактора и других костимуляторных молекул (B7.1 (CD80), B7.2 (CD86) и CD40) [14].
Для ДНК-вакцины против ВИЧ создана конструкция, которая обеспечивает получение более высокого титра антител и его сохранность в течение более длительного времени по сравнению с обычной ДНК-вакциной. Эта молекулярная вирусоподобная конструкция представляет собой частицы диаметром 25-30 нм, содержащие в центре полинуклеотидный комплекс — рекомбинантную плазмиду pGEX-2T-TBI с генами инфекционного агента ВИЧ-1 или двухцепочечную РНК, которая является стимулятором неспецифической резистентности организма. На поверхности конструкции располагаются гибридные белки, содержащие эпитопы ВИЧ-1 и фермент (например, глутатион-S-трансферазу или галактозидазу). Связь между полинуклеотидным комплексом и гибридными белками осуществляется посредством конъюгата: спермидин (для связи конъюгата с полинуклеотидным комплексом) — полиглюкин — субстрат для фермента (например, глутатион или галактопиранозид; для аффинной сорбции гибридных белков на конструкцию).
Современное состояние ДНК-вакцинологии
В настоящее время в разработке находится около 420 ДНК-вакцин против заболеваний различной этиологии как человека, так и животных.
Бόльшая часть разрабатываемых противоинфекционных терапевтических ДНК-вакцин нацелена на ВИЧ-1. Существенные успехи достигнуты в активной иммунизации против вируса папилломы человека. Некоторые вакцины находятся на стадии клинических испытаний и, возможно, в скором времени будут введены в обязательную практику. Так, американская компания Inovio, специализирующаяся на разработке ДНК-вакцин, создала препарат против цервикальной дисплазии VGX-3100, который проходит вторую фазу клинических испытаний. В 2013 г. VGX-3100 удостоилась награды «Лучшая терапевтическая вакцина» на Всемирном конгрессе по вакцинам. В I или IIа фазах клинических испытаний находятся: вакцины против гепатита С, цервикального рака, рака головы и шеи, СПИДа, гриппа. Компанией Inovio также ведется активная разработка вакцин против лихорадки Эбола* и рака простаты.
* — О более привычном, но не менее перспективном методе борьбы с вирусом Эбола — с помощью «коктейля» из моноклональных антител — читайте в статье «Вирус Эбола и макак-резус: получено новое эффективное лекарство» [15]. — Ред.
Разработке способов вакцинотерапии онкологических заболеваний при помощи рекомбинантных ДНК большое внимание уделяют и другие организации. Хорошую эффективность показала ДНК-вакцина против лейкемии, созданная в Саутгемптонском университете (но вводимая с помощью электропоратора всё той же Inovio). Вакцина направлена на подавление в организме активности гена WT1 (Wilms tumor gene). Именно повышенная активность этого гена отмечается в опухолевых клетках различных видов. В ходе I фазы клинических испытаний у пациентов наблюдалось развитие иммунного ответа, в том числе активация Т-киллеров и выработка антител; была также доказана безопасность новой вакцины. Испытания перешли в фазу II, однако из-за проблем с финансированием организаторы пока не могут увеличить число участников [16].
Животные нуждаются в такой же защите, как и люди. В связи с этим для ветеринарии разрабатываются ДНК-вакцины против бычьего и лошадиного герпесвирусов, собачьего вируса чумы, вируса классической свиной лихорадки, кроличьей папилломы, ящура, вируса инфекционного гемопоэтического некроза, вируса гриппа, вируса японского энцефалита, вируса бешенства, вируса везикулярного стоматита и т.д. [13]. Много ДНК-вакцин создается для борьбы с вирусными, бактериальными и эукариотическими патогенами рыб [17].
Активно разрабатываются ДНК-вакцины для повышения иммунитета птиц. Многокомпонентные ДНК-вакцины могут сократить количество прививок, необходимых во время короткой жизни птиц и позволят избежать риска увеличения вирулентности некоторых патогенов. В случае птицеводства проблема связана с тем, что вакцины вводятся в амниотическую жидкость яиц, которая обладает ДНКазной активностью, поэтому свойства ДНК-вакцины могут ухудшиться. Заключение ДНК в катионные липосомы, скорее всего, поможет решить эту проблему.
Из множества разработанных ДНК-вакцин на сегодняшний день лицензировано всего несколько, причем повезло в этом плане только животным (табл. 1).